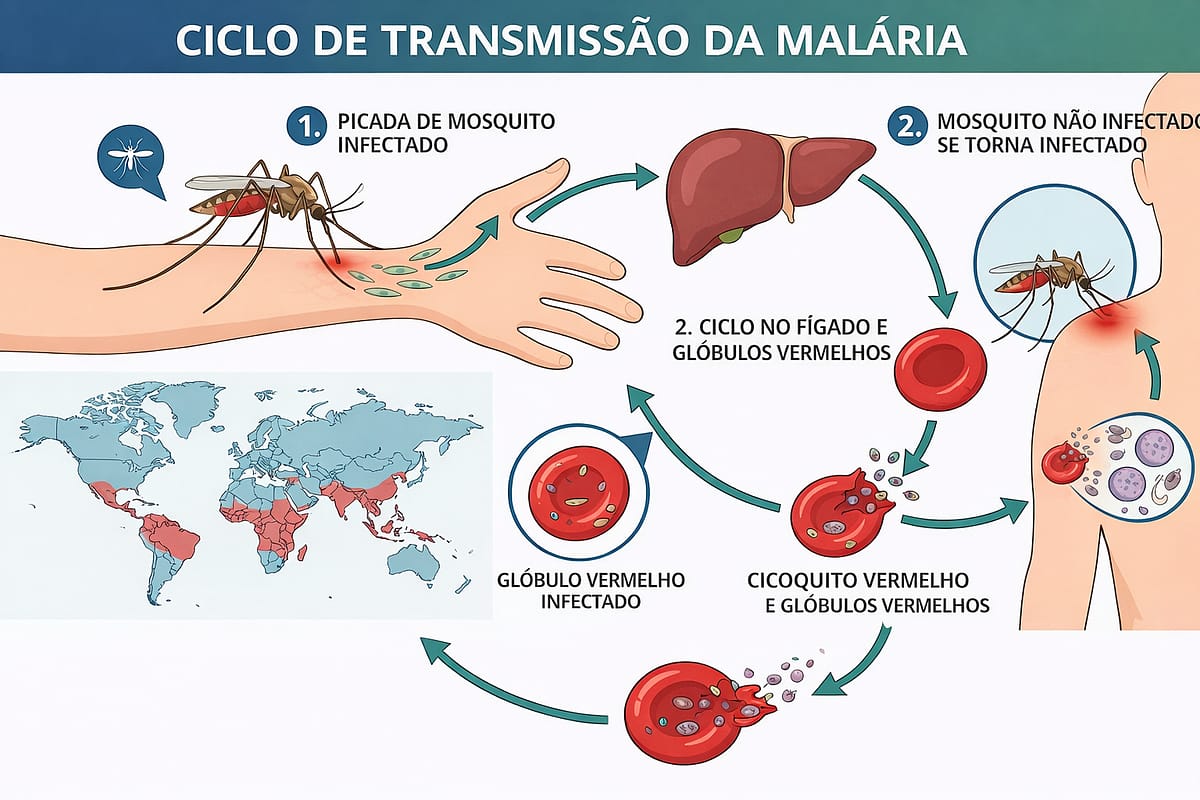
A malária — também conhecida como paludismo — é uma doença infeciosa causada por parasitas do género Plasmodium, transmitidos pela picada de mosquitos Anopheles fêmeas infetados. É uma das doenças mais antigas da humanidade e, apesar dos avanços científicos significativos, continua a ser um grave problema de saúde pública em regiões tropicais e subtropicais de África, Ásia e América Latina — incluindo regiões do Brasil, de Moçambique e de outros países lusófonos.
Reconhecer os sintomas de malária a tempo pode salvar uma vida. O problema é que os primeiros sinais da doença são inespecíficos — febre, calafrios, dores musculares — e facilmente confundidos com gripe, dengue ou outras infeções. Esta semelhança com outras doenças é uma das principais razões pelas quais o diagnóstico é frequentemente adiado, com consequências potencialmente graves.
Se você está em zona endémica, se viajou recentemente para uma região de risco, ou se alguém próximo apresenta febre de causa desconhecida após potencial exposição — este guia tem informação que pode fazer a diferença. O diagnóstico e o tratamento corretos são sempre urgentes e devem ser feitos por profissionais de saúde.
O Que é a Malária — Doença, Parasita e Transmissão
O Agente Causador
A malária é causada por parasitas protozoários do género Plasmodium. Existem cinco espécies que infetam humanos, com características clínicas e graus de gravidade distintos:
| Espécie | Gravidade | Distribuição Principal | Característica |
|---|---|---|---|
| P. falciparum | Muito grave — potencialmente fatal | África, algumas regiões da Ásia e América | Causa a maioria das mortes; pode progredir rapidamente |
| P. vivax | Moderada | América Latina, Ásia, Médio Oriente | Pode causar recaídas meses após o tratamento |
| P. ovale | Ligeira a moderada | África Ocidental | Semelhante ao vivax, recaídas possíveis |
| P. malariae | Ligeira | África, Ásia, América | Ciclos de 72 horas; infeções crónicas possíveis |
| P. knowlesi | Variável — pode ser grave | Sudeste Asiático (zoonose) | Transmitido de macacos a humanos |
O Plasmodium falciparum é responsável pela grande maioria das formas graves e das mortes associadas à malária, especialmente em África subsaariana.
Como se Transmite
A transmissão ocorre pela picada de mosquitos Anopheles fêmeas infetados. Estes mosquitos picam predominantemente ao anoitecer e durante a noite. Quando picam uma pessoa infetada, ingerem parasitas que se desenvolvem no seu organismo — e que são transmitidos à próxima pessoa que picarem.
A malária NÃO se transmite:
- De pessoa para pessoa por contacto direto
- Pelo ar ou por tosse
- Por partilha de utensílios ou alimentos
Formas raras de transmissão:
- Transfusão de sangue contaminado
- Partilha de agulhas ou seringas infetadas
- Da mãe para o feto durante a gravidez (malária congénita)
Quem Está em Maior Risco
Embora qualquer pessoa em zona endémica possa contrair malária, alguns grupos têm risco aumentado de desenvolver doença grave:
- Crianças abaixo dos 5 anos (especialmente em África)
- Grávidas — maior risco de malária grave, baixo peso ao nascer e mortalidade materna
- Pessoas sem imunidade prévia — viajantes oriundos de países não endémicos
- Pessoas imunocomprometidas (VIH/SIDA, transplantados)
- Idosos
Os Sintomas de Malária — Da Exposição à Doença
Período de Incubação — O Intervalo Entre a Picada e os Sintomas
Um aspeto crítico da malária é que os sintomas não aparecem imediatamente após a picada do mosquito infetado. Existe um período de incubação durante o qual o parasita se multiplica no fígado, antes de invadir os glóbulos vermelhos e causar os sintomas:
| Espécie | Período de Incubação Típico |
|---|---|
| P. falciparum | 7 a 14 dias (mínimo: 6 dias) |
| P. vivax / P. ovale | 12 a 17 dias (pode ser meses em alguns casos) |
| P. malariae | 18 a 40 dias |
| P. knowlesi | 9 a 12 dias |
Esta informação é clinicamente importante: uma pessoa que viajou para uma zona de risco e desenvolve febre até 3 meses após o regresso deve considerar a malária como possibilidade diagnóstica e comunicar a viagem ao profissional de saúde.
As Três Fases Clássicas da Malária
A malária não tratada frequentemente segue um padrão cíclico de sintomas que reflete a destruição sincronizada dos glóbulos vermelhos pelos parasitas. Este ciclo é uma das características mais reconhecíveis da doença:
Fase Fria (Calafrios) — 15 a 60 minutos
É o início do episódio. A pessoa sente calafrios intensos e estremece incontrolavelmente, mesmo sem exposição ao frio. A temperatura corporal sobe rapidamente. Outros sintomas comuns nesta fase:
- Sensação intensa de frio, apesar da temperatura ambiente
- Tremores incontroláveis
- Palidez
- Dor de cabeça
- Náuseas
Fase Quente (Febre) — 2 a 6 horas
A temperatura sobe rapidamente e pode atingir valores muito elevados — frequentemente acima de 39°C e, em alguns casos, acima de 40°C. Os tremores cessam e dão lugar a:
- Febre alta (39°C–41°C)
- Pele quente e seca
- Rubor facial
- Cefaleia intensa
- Vómitos
- Confusão ou agitação (sinal de alerta)
- Dores musculares e articulares generalizadas
Fase de Suor (Defervescência) — 2 a 4 horas
A febre cede de forma abrupta, com sudorese profusa. A pessoa sente-se frequentemente exausta mas temporariamente aliviada:
- Suores intensos
- Temperatura regressa ao normal ou abaixo do normal
- Fadiga e fraqueza acentuadas
- Sensação de melhoria temporária — que pode ser enganosa
Sintomas Inespecíficos das Primeiras Horas
Antes de se instalar o padrão cíclico clássico, a malária pode manifestar-se apenas com sintomas vagos e inespecíficos que facilmente se confundem com outras doenças:
- Febre baixa ou intermitente
- Cansaço e mal-estar geral
- Dores musculares e nas articulações
- Dor de cabeça
- Perda de apetite
- Náuseas ligeiras
Esta fase inicial é a mais traiçoeira — é quando o diagnóstico é mais facilmente adiado e quando o tratamento precoce seria mais eficaz.
Ferramenta de Triagem: Avalie os Sintomas Agora
A ferramenta interativa abaixo foi desenvolvida como recurso educativo de triagem. Não substitui o diagnóstico médico. O seu objetivo é ajudar a identificar sintomas que justificam avaliação médica urgente e orientar sobre o nível de urgência adequado.
Calculador de
Risco de Malária
Avaliação inteligente baseada em sintomas, temperatura, exposição e perfil epidemiológico.
Os sintomas que indicou podem ser sinais de malária grave. Recomenda-se atenção médica imediata. Vá ao hospital mais próximo ou ligue para o serviço de emergência agora.
Deixe vazio se não mediu. Valor em °C.
⚠️ Se responder Sim a qualquer pergunta abaixo, será emitido um alerta de emergência imediato, independentemente da pontuação total.
Baseado nos protocolos da OMS · Esta ferramenta não substitui avaliação médica profissional
Em emergência: vá a um Hospital mais próximo
Alerta Medico: Esta ferramenta é exclusivamente educativa e de triagem. Não realiza diagnóstico. O diagnóstico de malária exige teste laboratorial — gota espessa, esfregaço de sangue ou teste rápido de antigénio (TDR) — realizado por profissional de saúde. Se suspeita de malária, não aguarde confirmação de sintomas adicionais: procure cuidados médicos imediatamente. A malária por P. falciparum pode progredir de ligeira a grave em menos de 24 horas.
Quando a Malária Se Torna Perigosa — Sinais de Alarme
A malária por P. falciparum pode evoluir rapidamente para formas graves com risco de vida, especialmente em crianças pequenas, grávidas e pessoas sem imunidade prévia. Reconhecer os sinais de alarme é fundamental para agir a tempo.
Sinais de Malária Grave — Emergência Médica Imediata
Qualquer um dos seguintes sinais deve ser tratado como emergência médica. Dirija-se imediatamente ao serviço de urgência mais próximo:
- Alteração do estado de consciência — confusão, desorientação, dificuldade em acordar
- Convulsões — especialmente em crianças
- Dificuldade respiratória — respiração rápida, superficial ou com esforço
- Urina escura (cor de coca-cola) — sinal de hemoglobinúria, indicando destruição maciça de glóbulos vermelhos
- Icterícia — coloração amarelada da pele e dos olhos
- Sangramento anormal — gengivas, nariz, urina, fezes
- Prostração extrema — incapacidade de se sentar, ficar em pé ou andar sem apoio
- Vómitos repetidos — que impedem a administração de medicação oral
- Febre muito alta persistente (acima de 40°C) sem resposta a antipiréticos
Formas Clínicas de Malária Grave
A OMS define várias formas de malária grave que requerem tratamento hospitalar urgente com antimaláricos intravenosos:
Malária cerebral: o parasita obstrui os pequenos vasos sanguíneos do cérebro, causando alteração da consciência, convulsões e coma. É a complicação mais temida e com maior mortalidade.
Anemia grave: a destruição maciça de glóbulos vermelhos causa anemia profunda, particularmente perigosa em crianças e grávidas.
Insuficiência respiratória: acumulação de fluido nos pulmões (edema pulmonar) causa dificuldade respiratória grave.
Hipoglicemia: níveis muito baixos de açúcar no sangue, mais frequentes em grávidas e crianças a fazer tratamento com quinina.
Malária na grávida: aumenta o risco de aborto, nascimento prematuro, baixo peso ao nascer e morte materna. A grávida com febre em zona endémica deve ser avaliada com extrema urgência.
Como é Feito o Diagnóstico
O diagnóstico clínico da malária — baseado apenas nos sintomas — não é suficientemente fiável devido à sobreposição com outras doenças febris. O diagnóstico deve ser sempre confirmado laboratorialmente antes de iniciar tratamento antimalárico, exceto em situações em que o teste não está disponível e a suspeita clínica é elevada, caso em que o tratamento empírico pode ser necessário para salvar a vida.
Métodos de Diagnóstico
Gota espessa e esfregaço de sangue periférico: o método padrão de referência. Permite identificar o parasita ao microscópio, determinar a espécie e quantificar a parasitemia (quantidade de parasitas no sangue). Requer laboratório e técnico experiente.
Teste rápido de diagnóstico (TDR / RDT): deteta antigénios do parasita numa gota de sangue em 15 a 20 minutos. Não requer laboratório e pode ser realizado em contexto periférico. É o método recomendado pela OMS para contextos com recursos limitados. Tem boa sensibilidade para P. falciparum, mas pode ser menos preciso para outras espécies.
PCR (reação em cadeia da polimerase): muito sensível e específico, identifica a espécie com precisão. Utilizado principalmente em contexto de investigação, viajantes e casos de baixa parasitemia.
Tratamento da Malária — Princípios Gerais
O tratamento da malária depende da espécie do parasita, da gravidade da doença, da região geográfica (padrões de resistência locais) e das características do doente (idade, gravidez, comorbilidades). Nunca deve ser iniciado sem diagnóstico confirmado e prescrição médica, exceto em situações de emergência sem acesso a cuidados de saúde.
Princípios Gerais do Tratamento
Malária não complicada por P. falciparum: a OMS recomenda terapêutica combinada baseada em artemisinina (ACT — Artemisinin-based Combination Therapy) como tratamento de primeira linha. As combinações específicas variam conforme o país e os padrões de resistência locais.
Malária por P. vivax e P. ovale: além do tratamento da infeção ativa, é necessário tratamento com primaquina para eliminar as formas dormentes no fígado (hipnozoítos) e prevenir recaídas. A primaquina está contraindicada em pessoas com deficiência de G6PD — um teste deve ser realizado antes da sua administração.
Malária grave: artesunato intravenoso é o tratamento de escolha, administrado em ambiente hospitalar.
Automedicação: a OMS desaconselha a automedicação com antimaláricos sem diagnóstico confirmado e orientação médica, pelo risco de tratamento inadequado, efeitos secundários e contribuição para o desenvolvimento de resistências.
Prevenção da Malária — O Que Funciona
A prevenção da malária baseia-se em múltiplas estratégias combinadas. Nenhuma medida isolada oferece proteção completa.
Proteção Individual Contra Picadas
- Redes mosquiteiras tratadas com inseticida (LLIN): a intervenção com maior evidência de impacto na mortalidade por malária, especialmente em crianças e grávidas em África. A OMS recomenda o seu uso universal em zonas endémicas
- Repelentes de insetos: DEET (N,N-dietil-meta-toluamida), icaridina ou IR3535 em concentrações adequadas, aplicados na pele exposta e na roupa
- Vestuário protetor: calças compridas e mangas compridas ao anoitecer e durante a noite
- Inseticidas de interior (IRS — Indoor Residual Spraying): pulverização das paredes interiores com inseticidas de ação prolongada, recomendada em contextos específicos pela OMS
Quimioprofilaxia para Viajantes
Pessoas que viajam para zonas endémicas de malária devem consultar um médico especialista em medicina de viagem com antecedência mínima de 4 a 6 semanas para avaliação do risco e prescrição de profilaxia adequada. As opções incluem atovaquona-proguanil, doxiciclina e mefloquina — a escolha depende do destino, duração da viagem e perfil do viajante. Nenhuma profilaxia tem eficácia de 100%.
Vacina Contra a Malária
A vacina RTS,S/AS01 (Mosquirix) foi aprovada pela OMS em 2021 para uso em crianças em regiões de África com transmissão moderada a elevada de P. falciparum. Representa um avanço histórico, embora a sua eficácia seja parcial — reduz os casos graves mas não elimina o risco. A vacinação complementa, não substitui, as outras medidas preventivas. A sua disponibilidade fora de África é limitada.
Medidas Ambientais e de Saúde Pública
- Eliminação de águas paradas onde o mosquito se reproduz
- Programas de controlo vetorial (larvicidas, fumigação)
- Acesso universal ao diagnóstico e tratamento precoces
- Educação e sensibilização das comunidades
Tabela de Diferenciação — Malária, Dengue e Gripe
A sobreposição de sintomas entre estas três doenças é uma das principais causas de atraso diagnóstico. A tabela abaixo é orientativa — não substitui avaliação médica:
| Característica | Malária | Dengue | Gripe |
|---|---|---|---|
| Início | Gradual | Súbito | Súbito |
| Febre | Alta, cíclica (ciclos regulares) | Alta, persistente 5–7 dias | Alta, 3–5 dias |
| Calafrios intensos | Muito característicos | Possíveis | Ocasionais |
| Dor retroocular | Rara | Muito característica | Ausente |
| Erupção cutânea | Rara | Frequente (após 3–4 dias) | Ausente |
| Dores musculares | Presentes | Intensas (“febre quebra-ossos”) | Presentes |
| Tosse | Rara | Rara | Muito frequente |
| Zona de risco | Regiões com mosquito Anopheles | Regiões com mosquito Aedes | Global |
| Teste diagnóstico | Gota espessa / TDR | NS1 / sorologia dengue | PCR / teste rápido influenza |
Perguntas Frequentes
Posso ter malária mesmo tendo feito profilaxia?
Sim. Nenhuma profilaxia antimalárica tem eficácia de 100%. A profilaxia reduz significativamente o risco, mas não o elimina. Além disso, a eficácia depende da correta adesão ao esquema prescrito — antes, durante e após a viagem — e do tipo de parasita presente na região visitada. Se desenvolver febre após viagem a zona endémica, mesmo tendo feito profilaxia, informe o médico e solicite teste para malária.
Quanto tempo após a picada aparecem os sintomas?
Depende da espécie do parasita. O P. falciparum causa sintomas tipicamente entre 7 e 14 dias após a picada. O P. vivax pode levar até vários meses. Por esta razão, qualquer pessoa com febre inexplicada até 3 meses após viagem a zona endémica deve ser avaliada para malária, mesmo que se sinta bem neste momento.
A malária pode ser curada completamente?
Sim, na grande maioria dos casos, quando diagnosticada e tratada precocemente com o medicamento correto. A malária por P. falciparum não complicada tem excelente resposta ao tratamento com ACT. A malária por P. vivax e P. ovale requer tratamento adicional com primaquina para eliminar as formas dormentes no fígado e prevenir recaídas. Sem tratamento, a malária por P. falciparum pode progredir rapidamente para formas graves e fatais.
Crianças com febre em zona endémica devem ser sempre avaliadas para malária?
Sim, com urgência. A malária é a principal causa de febre e morte em crianças abaixo dos 5 anos em África subsaariana. A progressão para malária grave é mais rápida em crianças do que em adultos. Qualquer criança com febre em zona endémica deve ser avaliada por profissional de saúde no próprio dia — não espere para ver como evolui. O diagnóstico rápido e o tratamento precoce são determinantes para o prognóstico.
É seguro viajar para zonas de malária durante a gravidez?
A OMS e a maioria das organizações de medicina de viagem desaconselham viagens não essenciais a zonas de alta transmissão de malária durante a gravidez. A malária em grávidas está associada a maior risco de anemia grave, malária cerebral, aborto, parto prematuro e morte materna e fetal. Se a viagem for inevitável, é fundamental consultar um especialista em medicina de viagem para avaliação do risco e prescrição de profilaxia segura durante a gravidez.
Conclusão
A malária é uma doença grave, mas prevenível e tratável quando reconhecida a tempo. O principal inimigo não é o parasita em si — é o atraso no diagnóstico. A febre que começa com calafrios, sobe rapidamente e cede com suores profusos, em alguém que vive ou esteve numa zona de risco, deve levantar suspeita imediata de malária e motivar avaliação médica sem demora.
Com os meios de diagnóstico disponíveis — testes rápidos acessíveis mesmo em zonas remotas — e com os tratamentos eficazes existentes, a malária não tem de matar. O que faz a diferença é o conhecimento, o acesso aos cuidados de saúde e a rapidez de atuação. Partilhar esta informação com quem vive ou viaja para zonas endémicas é um ato de saúde pública.
Se reconheceu algum dos sintomas descritos neste artigo em si próprio ou em alguém próximo, não aguarde a evolução. Procure cuidados médicos hoje.
REFERÊNCIAs
- Organização Mundial da Saúde (OMS). World Malaria Report 2023. Disponível em: who.int
- Organização Mundial da Saúde (OMS). Guidelines for the Treatment of Malaria, 3ª edição (2015, atualizado 2022). Disponível em: who.int
- Centers for Disease Control and Prevention (CDC). Malaria — About Malaria (2023). Disponível em: cdc.gov
- Organização Pan-Americana da Saúde (OPAS). Malária nas Américas (2023). <https://www.paho.org/pt/campanhas/dia-da-malaria-nas-americas-2023>
- Ministério da Saúde do Brasil. Guia de Vigilância em Saúde — Malária (2022). Disponível em: saude.gov.br
- White, N.J. et al. Malaria. The Lancet (2014). <https://pubmed.ncbi.nlm.nih.gov/23953767/>
- Ashley, E.A., Pyae Phyo, A., Woodrow, C.J. Malaria. The Lancet (2018). Disponível em: PubMed