Se você notou manchas vermelhas ou roxas na pele que não somem com a pressão, sente fraqueza inexplicável, perdeu peso sem motivo aparente ou tem dores articulares persistentes, pode estar diante de sinais de uma condição chamada vasculite. Embora pouco conhecida pelo público geral, essa inflamação dos vasos sanguíneos pode afetar qualquer órgão do corpo, dos pequenos vasos da pele aos grandes que irrigam o cérebro e o coração, tornando seu diagnóstico e compreensão essenciais.
Este guia completo vai desvendar a vasculite de forma clara e acessível. Você vai aprender o que de fato acontece no corpo durante essa inflamação, identificar o amplo leque de sintomas que ela pode apresentar e entender as principais causas, que vão desde uma resposta equivocada do próprio sistema imunológico até reações a infecções ou medicamentos.
Baseado nas diretrizes mais recentes da Sociedade Brasileira de Reumatologia (SBR) e em referências internacionais como o American College of Rheumatology, este conteúdo foi criado para oferecer informações seguras e confiáveis. Nosso objetivo é capacitá-lo com conhecimento, para que, em parceria com um médico especialista, você possa trilhar o caminho mais eficaz para o diagnóstico e controle da doença.
Descobrir que se tem uma condição crônica pode ser desafiador, mas entender é o primeiro passo para o controle. Com os tratamentos atuais, muitas pessoas com vasculite conseguem alcançar a remissão e retomar uma vida ativa e plena.
O Que é Vasculite
Vasculite, em termos simples, é a inflamação das paredes dos vasos sanguíneos. Essa inflamação não é uma doença única, mas sim um termo guarda-chuva para um grupo heterogêneo de mais de 20 doenças distintas. O processo inflamatório pode causar espessamento, enfraquecimento, estreitamento ou até mesmo a formação de cicatrizes (cicatrização) nos vasos.
O principal problema decorrente dessa inflamação é a obstrução do fluxo sanguíneo. Quando um vaso fica estreitado ou completamente bloqueado, os tecidos e órgãos que dependem dele para receber oxigênio e nutrientes começam a sofrer. É como se uma mangueira de jardim ficasse amassada ou entupida: a água para de chegar às plantas que precisam dela. No corpo, isso pode levar a danos que variam desde pequenas lesões na pele até infartos em órgãos vitais.
Informação Complementar:
A inflamação na vasculite é frequentemente mediada por células do sistema imunológico (como leucócitos) que infiltram as paredes dos vasos. Esse ataque pode ser direcionado contra componentes da própria parede vascular, caracterizando um processo autoimune, ou pode ser uma resposta exagerada a um agente infeccioso ou medicamento.
Classificação: Os Principais Tipos de Vasculite
A classificação das vasculites é complexa e leva em conta principalmente o tamanho dos vasos sanguíneos afetados (grandes, médios ou pequenos), além das características clínicas e imunológicas. Conhecer o tipo é fundamental para definir o tratamento.
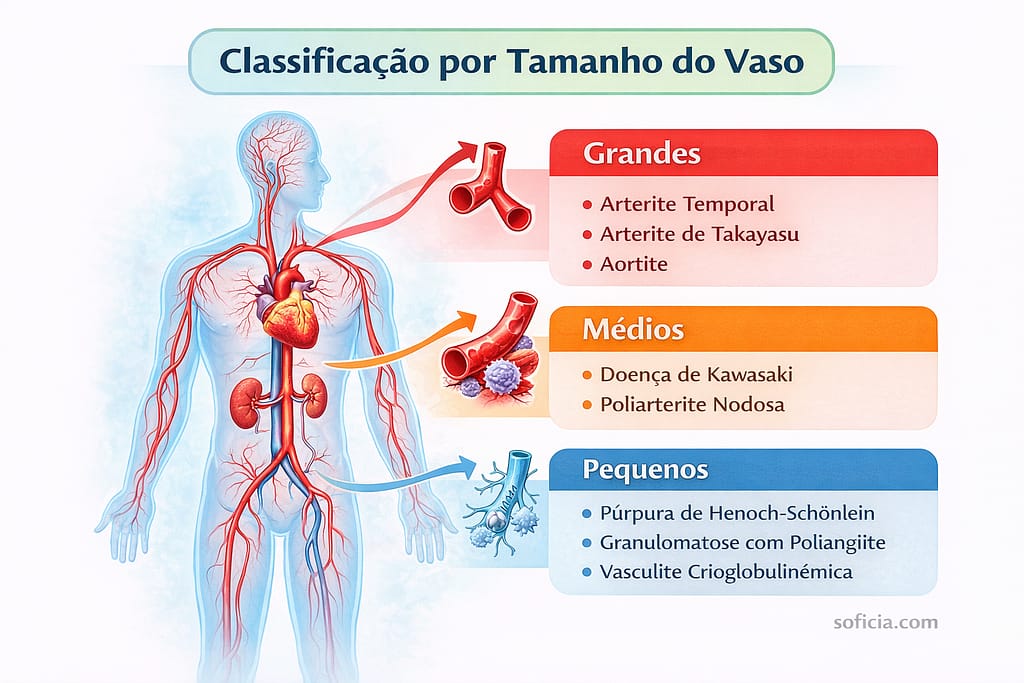
Vasculites de Grandes Vasos:
- Arterite de Takayasu: Afeta a aorta e seus ramos principais. Mais comum em mulheres jovens.
- Arterite de Células Gigantes (Temporal): Afeta artérias de médio e grande calibre, especialmente as da cabeça (têmporas). Típica de pessoas acima de 50 anos.
Vasculites de Vasos de Médio Calibre:
- Poliarterite Nodosa (PAN): Afeta artérias que levam sangue a órgãos internos, músculos e pele.
- Doença de Kawasaki: Afeta principalmente crianças, envolvendo artérias coronárias e mucosas.
Vasculites de Pequenos Vasos:
- Granulomatose com Poliangiite (GPA, antes Wegener): Afeta vasos do trato respiratório e rins.
- Poliangite Microscópica (MPA): Envolve rins, pele e pulmões.
- Vasculite por IgA (Púrpura de Henoch-Schönlein): Frequentemente em crianças após infecções, com manchas na pele, dor abdominal e articulações.
- Vasculite Crioglobulinêmica: Associada a infecções como hepatite C.
| Arterite de Células Gigantes | Grandes e médias artérias | Artérias temporais (cabeça), aorta | Dor de cabeça temporal, risco de cegueira súbita |
| Granulomatose com Poliangiite (GPA) | Pequenos vasos | Vias aéreas superiores/inferiores, rins | Granulomas (nódulos inflamatórios), sinusite crônica |
| Poliarterite Nodosa (PAN) | Vasos de médio calibre | Pele, nervos, intestinos, rins | Nódulos cutâneos, dor abdominal, neuropatia |
| Vasculite por IgA | Pequenos vasos (capilares) | Pele, articulações, trato gastrointestinal, rins | Púrpura palpável (manchas) nas pernas, comum em crianças |
Sintomas da Vasculite: Um Sinal de Alerta Multifacetado
Os sintomas da vasculite são extremamente variados e dependem diretamente de quais vasos e, consequentemente, quais órgãos estão sendo afetados. Essa diversidade é o que muitas vezes torna o diagnóstico um desafio.
Sintomas Gerais e Sistêmicos
Muitas vasculites começam com sinais inespecíficos, que podem ser confundidos com outras doenças:
- Febre sem causa infecciosa aparente.
- Perda de peso não intencional e significativa.
- Cansaço extremo (astenia) e mal-estar geral.
- Sudorese noturna.
- Dores musculares e articulares difusas.
Sintomas Relacionados a Órgãos Específicos
Conforme a inflamação progride e atinge órgãos específicos, surgem sinais mais diretos:
Pele (muito comum):
- Púrpura palpável: Pequenas manchas vermelho-arroxeadas, que não desaparecem quando pressionadas, geralmente nas pernas.
- Nódulos (caroços) dolorosos sob a pele.
- Úlceras (feridas) que não cicatrizam.
- Livedo reticular: Mancha arroxeada em “rede” ou renda na pele.
Sistema Nervoso:
- Formigamento, queimação ou fraqueza nas mãos e pés (neuropatia periférica).
- Dores de cabeça intensas e persistentes (especialmente na arterite temporal).
- Alterações visuais ou perda súbita da visão (emergência médica).
Rins:
- Hematúria: Sangue na urina (pode ser microscópico).
- Proteinúria: Perda de proteínas na urina.
- Pressão alta de início recente ou difícil controle.
- Insuficiência renal.
Pulmões e Vias Aéreas:
- Tosse persistente, muitas vezes com sangue (hemoptise).
- Falta de ar.
- Sinusite crônica ou recorrente, com crostas e secreção nasal.
Aparelho Digestivo:
- Dor abdominal intensa, especialmente após comer.
- Sangue nas fezes.
- Náuseas e vômitos.
Alerta Médico:
Se você apresentar perda súbita da visão em um ou ambos os olhos, dor de cabeça muito forte e nova, falta de ar intensa, dor abdominal aguda ou sinais de AVC (derrame facial, fraqueza em um lado do corpo, dificuldade para falar), procure atendimento médico de URGÊNCIA. Esses podem ser sinais de vasculite envolvendo vasos críticos, exigindo tratamento imediato para prevenir danos permanentes.
Causas e Fatores de Risco: Por Que os Vasos se Inflamam?
Na maioria dos casos, a causa exata da vasculite permanece desconhecida. Acredita-se que seja uma combinação de predisposição genética e fatores ambientais que disparam uma resposta imunológica anormal. Podemos dividir as vasculites em dois grandes grupos:
1. Vasculites Primárias (Idiopáticas)
São doenças por si só, onde o sistema imunológico ataca os vasos sanguíneos sem uma causa externa identificável. Representam a maioria dos casos e são consideradas doenças autoimunes ou autoinflamatórias. Exemplos: Granulomatose com Poliangiite, Arterite de Takayasu, Poliarterite Nodosa.
2. Vasculites Secundárias
A inflamação dos vasos ocorre como complicação de outra condição de base:
- Infecções: Hepatite B e C, HIV, endocardite bacteriana. O sistema imunológico pode atacar os vasos ao tentar combater o vírus ou bactéria.
- Doenças Autoimunes do Tecido Conjuntivo: Lúpus, artrite reumatoide, síndrome de Sjögren.
- Reações a Medicamentos: Alguns antibióticos, anti-inflamatórios, medicamentos para tireoide e drogas ilícitas podem desencadear vasculite.
- Doenças Oncológicas (Câncer): Principalmente alguns tipos de leucemia e linfomas.
Fatores que Podem Influenciar o Risco
- Idade: Alguns tipos são mais comuns em certas faixas etárias (ex.: Kawasaki em crianças, Arterite Temporal em idosos).
- Sexo: Algumas vasculites têm predileção por um gênero (ex.: Arterite de Takayasu é 9 vezes mais comum em mulheres).
- Histórico Familiar: Ter um parente com vasculite ou outra doença autoimune pode aumentar ligeiramente o risco.
- Tabagismo e Exposições Ambientais: Podem atuar como fatores desencadeantes em indivíduos predispostos.
Dica Prática:
Manter um “diário de sintomas” pode ser uma ferramenta valiosa. Anote o aparecimento de qualquer mancha na pele, dor, febre ou mal-estar, junto com a data. Leve essas anotações à consulta médica — elas ajudam o especialista a identificar padrões e correlacionar sintomas aparentemente desconexos.
Diagnóstico: O Caminho para a Identificação Precis
Não existe um único exame para diagnosticar todas as vasculites. O processo é um quebra-cabeça que envolve avaliação clínica minuciosa e uma combinação de exames complementares.
A Consulta Clínica (Anamnese e Exame Físico)
É o passo mais importante. O médico (geralmente um reumatologista, dermatologista ou nefrologista) fará perguntas detalhadas sobre todos os sintomas e examinará cuidadosamente a pele, articulações, pulsos e pressão arterial em ambos os braços.
Exames Laboratoriais (Sangue e Urina)
- Hemograma e VHS/Proteína C Reativa: Para avaliar a presença e intensidade da inflamação no corpo.
- Função Renal e Hepática: Para verificar danos a esses órgãos.
- Pesquisa de Autoanticorpos: Como o ANCA (anticorpo anticitoplasma de neutrófilos), presente em algumas vasculites de pequenos vasos (GPA, MPA).
- Urina Tipo I: Para detectar sangue e proteína, indicando possível envolvimento renal.
Exames de Imagem
- Angiografia: Radiografia dos vasos sanguíneos após a injeção de contraste, para identificar estreitamentos, dilatações ou aneurismas.
- Angiotomografia/Angiorressonância: Métodos menos invasivos para visualizar os vasos.
- Ultrassom com Doppler de Artérias Temporais: Exame-chave para suspeita de Arterite de Células Gigantes.
Biópsia
É o padrão-ouro para o diagnóstico definitivo na maioria das vasculites. Um pequeno fragmento do tecido afetado (pele, músculo, nervo, rim, artéria temporal) é retirado e analisado ao microscópio para confirmar a presença da inflamação característica na parede do vaso.
Atenção:
O diagnóstico de vasculite deve ser feito por um médico especialista. A interpretação isolada de exames, especialmente autoanticorpos como o ANCA (que pode ser positivo em outras situações), pode levar a conclusões equivocadas. O quadro clínico e a biópsia são fundamentais para fechar o diagnóstico corretamente.
Tratamento da Vasculite: Controlando a Inflamação
O tratamento da vasculite é altamente individualizado e tem dois objetivos principais: 1) Induzir a remissão (controlar a inflamação ativa) e 2) Manter a remissão (prevenir novas crises), sempre minimizando os efeitos colaterais da terapia.
Medicamentos: O Pilar do Tratamento
1. Corticosteroides (ex: Prednisona):
São a base do tratamento inicial da maioria das vasculites, por sua ação anti-inflamatória potente e rápida. No entanto, devido a seus efeitos colaterais significativos com uso prolongado (ganho de peso, osteoporose, diabetes, hipertensão), a dose é reduzida progressivamente assim que a doença é controlada.
2. Imunossupressores Convencionais:
Usados para permitir a redução da dose de corticoide (terapia “poupadora de corticoide”) e para manter a remissão a longo prazo.
- Metotrexato: Comum em vasculites menos graves.
- Azatioprina: Frequentemente usado na fase de manutenção.
- Ciclofosfamida: Um dos medicamentos mais potentes, reservado para vasculites graves ou que ameaçam órgãos vitais (rins, pulmões, sistema nervoso). Seu uso é geralmente limitado a 3-6 meses devido aos riscos.
3. Terapias Biológicas (Agentes Modificadores da Resposta Biológica):
São drogas mais modernas que atuam de forma mais específica no sistema imunológico.
- Rituximabe: Um anticorpo monoclonal que elimina linfócitos B, aprovado para o tratamento de várias vasculites (como GPA e MPA). Tornou-se uma alternativa de primeira linha à ciclofosfamida em muitos casos.
- Tocilizumabe: Bloqueia a interleucina-6, eficaz na Arterite de Células Gigantes.
4. Outras Terapias:
- Imunoglobulinas Intravenosas (IVIG): Usadas em casos específicos, como na Doença de Kawasaki.
- Plasmaférese (“Troca Plasmática”): Em situações muito graves, para remover anticorpos prejudiciais do sangue.
Como Conviver e Gerenciar a Vasculite no Dia a Dia
A vasculite é uma condição crônica, e seu manejo vai além dos medicamentos. Aqui está um guia de passos práticos:
1. Construa uma Parceria Sólida com seu Médico
Mantenha consultas regulares, mesmo quando estiver bem. A comunicação aberta sobre qualquer sintoma novo ou efeito colateral é vital para ajustes no tratamento.
2. Eduque-se sobre sua Condição Específica
Cada vasculite é diferente. Conhecer os sintomas de alerta de sua doença permite agir rapidamente.
3. Gerencie os Efeitos Colaterais da Medicação
- Corticoides: Siga a dieta recomendada (baixa em sal e açúcar), faça exercícios com peso para proteger os ossos e monitore a pressão arterial e glicemia regularmente.
- Imunossupressores: Cumpra rigorosamente os esquemas de exames de sangue para monitorar a função da medulação óssea, fígado e rins.
4. Adote Hábitos de Vida Saudáveis
- Pare de fumar (o tabagismo piora a inflamação vascular).
- Mantenha uma dieta equilibrada, rica em frutas, vegetais e proteínas magras.
- Pratique atividade física regular, adaptada à sua condição (caminhadas, natação, pilates).
- Priorize a higiene do sono e técnicas de manejo do estresse (meditação, yoga).
5. Busque Suporte
Conectar-se com outros pacientes através de associações de apoio (como a Associação Brasileira de Pacientes com Doenças Autoimunes) pode fornecer suporte emocional e dicas práticas valiosas.
Dica Prática:
Crie um “kit de consulta” com todos os seus exames recentes, lista atualizada de medicamentos (com doses) e um resumo das suas dúvidas. Isso otimiza o tempo com o médico e garante que todos os pontos importantes sejam discutidos.
Perguntas Frequentes Sobre Vasculite
Vasculite tem cura?
A maioria das vasculites primárias são doenças crônicas, o que significa que requerem controle a longo prazo. No entanto, com o tratamento adequado, é possível alcançar a remissão – um estado em que a doença não está ativa, os sintomas desaparecem e os exames se normalizam. Muitos pacientes permanecem em remissão por longos períodos, às vezes anos, podendo reduzir significativamente ou até suspender a medicação sob supervisão médica.
A vasculite é contagiosa?
Não. A vasculite não é uma doença infecciosa e não pode ser transmitida de uma pessoa para outra através do contato, saliva ou qualquer outro meio. Ela é uma condição relacionada ao funcionamento do próprio sistema imunológico do indivíduo.
Quanto tempo dura o tratamento?
A duração do tratamento varia enormemente. A fase de indução da remissão (controle da crise aguda) pode levar de 3 a 6 meses com medicamentos mais fortes. A fase de manutenção (para prevenir novas crises) geralmente dura pelo menos 18 a 24 meses, podendo se estender por vários anos em alguns casos. O tratamento é descontinuado gradualmente e sob rigoroso monitoramento médico.
Posso engravidar se tenho vasculite?
Sim, é possível, mas o planejamento deve ser muito cuidadoso e em conjunto com seu reumatologista e obstetra. A gestação deve ser programada para um período de remissão estável da doença. Alguns medicamentos para vasculite (como metotrexato e ciclofosfamida) são teratogênicos (causam malformações) e precisam ser suspensos com antecedência, substituídos por opções mais seguras. O acompanhamento durante a gestação é multidisciplinar e mais frequente.
Quais especialistas tratam a vasculite?
O reumatologista é o especialista mais comumente envolvido no tratamento das vasculites sistêmicas. Dependendo dos órgãos afetados, uma equipe multidisciplinar pode incluir:
- Nefrologista (se houver envolvimento dos rins).
- Dermatologista (para lesões de pele).
- Neurologista (para envolvimento do sistema nervoso).
- Oftalmologista (especialmente na arterite temporal).
- Otorrinolaringologista (para vasculites com sinusite).
A vasculite pode voltar (recidiva) após o tratamento?
Sim, as recidivas (ou “flares”) são possíveis, especialmente se a medicação for reduzida ou interrompida precocemente. A taxa de recidiva varia conforme o tipo de vasculite. Por isso, o acompanhamento médico regular é essencial, mesmo durante a remissão, para detectar e tratar precocemente qualquer retorno da atividade da doença.
Como diferenciar manchas de vasculite de outras manchas na pele?
A púrpura palpável típica da vasculite tem características distintivas: são manchas arroxeadas ou vermelhas que não desaparecem (não ficam pálidas) quando você pressiona a pele com um dedo ou com o lado de um copo de vidro (vidro plano). Elas também podem ser sentidas como pequenas elevações ou nódulos sob a pele. Se notar manchas com essa descrição, consulte um dermatologista.
Conclusão
A jornada através do universo da vasculite nos revela uma condição complexa, mas compreensível. Aprendemos que ela não é uma doença única, mas um grupo diversificado de inflamações vasculares, cada uma com suas particularidades. Reconhecemos que seus sintomas podem ser um verdadeiro quebra-cabeça, envolvendo desde manchas na pele até problemas em órgãos vitais como rins e pulmões.
O caminho do diagnóstico, embora por vezes desafiador, é preciso, apoiado na experiência clínica, exames de sangue especializados e, muitas vezes, na biópsia. A mensagem mais importante é que, apesar de serem doenças crônicas, as vasculites têm tratamento. A medicina moderna dispõe de um arsenal terapêutico robusto, desde os corticosteroides até as terapias biológicas mais modernas, que permitem controlar a inflamação, induzir a remissão e preservar a qualidade de vida.
Se você se identificou com algum dos sintomas descritos, especialmente se forem múltiplos e persistentes, o próximo passo é claro:
- Busque avaliação médica especializada, preferencialmente com um reumatologista.
- Documente seus sintomas com detalhes e fotos (no caso de lesões de pele) para levar à consulta.
- Engaje-se ativamente no seu tratamento, seguindo as orientações médicas e adotando hábitos de vida saudáveis.
- Busque suporte em associações de pacientes e em sua rede de apoio familiar e social.
Lidar com uma vasculite é uma maratona, não uma corrida de curta distância. Com paciência, disciplina e a parceria correta com a equipe de saúde, é perfeitamente possível atravessar as fases agudas e conquistar longos períodos de bem-estar e normalidade.