O diabetes tipo 1 é uma condição crônica que exige atenção diária e acompanhamento ao longo de toda a vida. Diferente de outros tipos de diabetes, ele não está relacionado ao estilo de vida nem pode ser prevenido com dieta ou exercícios.
Apesar de ser menos comum que o diabetes tipo 2, o diabetes tipo 1 tem grande impacto físico, emocional e social, especialmente por surgir com frequência em crianças, adolescentes e adultos jovens.
Neste artigo, você vai entender o que é o diabetes tipo 1, como ele se desenvolve, quais são seus sintomas, como é feito o diagnóstico, quais tratamentos existem atualmente, possíveis complicações e como é possível ter qualidade de vida convivendo com a doença.
O Que é Diabetes Tipo 1
O diabetes tipo 1 é uma doença autoimune em que o sistema imunológico ataca e destrói as células beta do pâncreas, responsáveis pela produção de insulina. Isso significa que o próprio sistema imunológico, que deveria proteger o corpo contra vírus e bactérias, passa a atacar e destruir de forma equivocada as células beta do pâncreas. Essas células são as únicas responsáveis pela produção de insulina, o hormônio essencial para a vida.
A insulina é um hormônio essencial para:
- Permitir a entrada da glicose nas células
- Produzir energia
- Manter níveis normais de açúcar no sangue
Sem insulina, a glicose se acumula no sangue, causando hiperglicemia, que pode levar a complicações graves se não for tratada.
Como o diabetes tipo 1 se desenvolve (fisiopatologia)
No diabetes tipo 1 ocorre:
- Predisposição genética
- Gatilhos ambientais (ainda não totalmente conhecidos)
- Ativação do sistema imunológico
- Destruição progressiva das células beta
- Deficiência absoluta de insulina
Quando cerca de 80–90% das células beta já foram destruídas, os sintomas se tornam evidentes.
Diferença Crucial: Diabetes Tipo 1 vs. Tipo 2
É fundamental diferenciar o DM1 do Diabetes Tipo 2 (DM2), que é muito mais comum e frequentemente abordado na mídia:
- DM1 (Autoimune): O corpo para de produzir insulina por completo. O tratamento é obrigatoriamente com insulina desde o diagnóstico. Representa cerca de 5-10% de todos os casos de diabetes.
- DM2 (Resistência à Insulina): O corpo produz insulina, mas as células não respondem bem a ela (resistência). O tratamento inicial envolve mudança de estilo de vida, medicações orais e, em alguns casos, pode evoluir para necessidade de insulina. Está fortemente associado a fatores como obesidade, sedentarismo e genética.
Informação Complementar:
O ataque autoimune no DM1 não é súbito. Ele acontece de forma lenta e silenciosa, podendo levar meses ou anos até que cerca de 80-90% das células beta sejam destruídas e os sintomas clássicos apareçam. Esse período é conhecido como fase de “lua-de-mel” e pode, em alguns casos, permitir intervenções experimentais para tentar preservar a função residual das células.
Sintomas do Diabetes Tipo 1: Os Sinais de Alerta do Corpo
Os sintomas do DM1 geralmente se desenvolvem de forma rápida e intensa, em questão de semanas. Eles são a consequência direta da hiperglicemia e da falta de energia celular.
Os “4 P’s” Clássicos (Sintomas Cardinais)

- Poliúria (Muita Urina): Os rins tentam eliminar o excesso de glicose do sangue através da urina. Isso leva a um volume urinário aumentado e à necessidade de urinar frequentemente, inclusive durante a noite (noctúria).
- Polidipsia (Muita Sede): A perda excessiva de líquidos na urina causa desidratação e uma sede intensa e constante, que não é saciada facilmente.
- Polifagia (Muita Fome): Como a glicose não consegue entrar nas células para fornecer energia, o corpo interpreta isso como fome, mesmo que a pessoa esteja se alimentando normalmente.
- Perda de Peso: Apesar de comer mais, o corpo começa a quebrar músculo e gordura para tentar obter energia, levando a uma perda de peso rápida e não intencional.
Outros Sintomas Comuns
- Cansaço extremo e fraqueza (devido à falta de energia nas células).
- Visão embaçada (o excesso de glicose no sangue pode alterar o formato da lente do olho, causando borramento temporário).
- Irritabilidade e mudanças de humor, especialmente em crianças.
- Náuseas e dor abdominal.
Emergência: Cetoacidose Diabética (CAD)
Se o DM1 não for diagnosticado e tratado, a falta de insulina pode levar a uma complicação aguda e grave: a Cetoacidose Diabética (CAD). Sem glicose para obter energia, o corpo começa a queimar gordura de forma acelerada, produzindo substâncias ácidas chamadas cetonas, que se acumulam no sangue, intoxicando o organismo.
Sinais de Alarme da CAD (Busque Atendimento de URGÊNCIA):
- Hálito com cheiro adocicado ou de fruta (cetona).
- Respiração rápida e profunda.
- Náuseas, vômitos e dor abdominal intensa.
- Confusão mental, sonolência extrema ou dificuldade para acordar.
- Desidratação severa (boca seca, olhos fundos).
Alerta Médico:
A Cetoacidose Diabética (CAD) é uma emergência médica que pode levar ao coma e à morte se não tratada rapidamente. Se você ou alguém com diabetes (especialmente tipo 1) apresentar vômitos, dor abdominal, hálito com cheiro frutado e sonolência, vá imediatamente para um pronto-socorro ou hospital.
Causas e Fatores de Risco: Por Que o Sistema Imunológico Ataca?
A causa exata do DM1 ainda não é totalmente compreendida. Acredita-se que seja uma combinação de predisposição genética com um gatilho ambiental que inicia o processo autoimune em indivíduos suscetíveis.
1. Fatores Genéticos
Ter um parente de primeiro grau (pai, mãe, irmão) com DM1 aumenta o risco, mas a maioria das pessoas diagnosticadas não tem um histórico familiar conhecido. Certos genes do sistema HLA (responsável pela identificação de células próprias e estranhas) estão fortemente associados à doença.
2. Fatores Ambientais (Gatilhos)
Alguns agentes externos podem desencadear a autoimunidade em quem já tem a predisposição genética. Os principais suspeitos incluem:
- Infecções virais: Principalmente por enterovírus (como o vírus Coxsackie), rubéola e outros.
- Exposição precoce a leite de vaca ou glúten na infância (hipótese em estudo).
- Deficiência de vitamina D.
É importante reforçar: O Diabetes Tipo 1 NÃO é causado por comer doces ou ter um estilo de vida inadequado. Essa é uma ideia errada e estigmatizante. Trata-se de uma falha imunológica, não de uma escolha.
| Fator de Risco | Impacto no Risco de DM1 | Observações |
|---|---|---|
| Histórico Familiar | Risco aumentado, mas não determinante | Ter um parente próximo com DM1 aumenta o risco, mas a maioria dos casos é esporádica. |
| Genética (Genes HLA) | Forte associação | A presença de certas combinações genéticas no sistema HLA é o principal fator de risco conhecido. |
| Infecções Virais | Podem atuar como gatilho | Vírus como Coxsackie podem iniciar a resposta autoimune em indivíduos geneticamente suscetíveis. |
| Idade | Picos de incidência: 4-7 anos e 10-14 anos | Embora possa surgir em qualquer idade, é mais comum na infância e adolescência. |
Diagnóstico: Confirmando o Diabetes Tipo 1
O diagnóstico do DM1 é clínico e laboratorial. Diante dos sintomas clássicos, o médico (endocrinologista ou pediatra) solicitará exames para confirmar a hiperglicemia.
Exames de Sangue Principais
- Glicemia de Jejum: Mede o açúcar no sangue após 8 horas de jejum. Valores iguais ou superiores a 126 mg/dL em duas ocasiões diferentes indicam diabetes.
- Hemoglobina Glicada (HbA1c): Reflete a média dos níveis de glicose nos últimos 2-3 meses. Valor igual ou superior a 6,5% confirma o diagnóstico.
- Teste Oral de Tolerância à Glicose (TOTG): Menos comum no DM1 sintomático. Após ingestão de glicose, valor igual ou superior a 200 mg/dL após 2 horas indica diabetes.
- Glicemia Casual (a qualquer hora): Valor igual ou superior a 200 mg/dL na presença de sintomas típicos já é suficiente para o diagnóstico.
Exames para Confirmar a Natureza Autoimune (Opcionais, mas úteis)
Para diferenciar com certeza do Tipo 2, especialmente em adultos, pode-se pesquisar no sangue:
- Autoanticorpos: Como anti-GAD, anti-insulina e IA-2. Sua presença confirma a natureza autoimune do DM1.
- Peptídeo C: Mede a produção residual de insulina pelo pâncreas. No DM1, os níveis são baixos ou indetectáveis.
Dica Prática:
Se suspeitar de diabetes, evite adiar a consulta médica. O diagnóstico precoce evita a progressão para a grave cetoacidose diabética. Em caso de dúvida, farmácias oferecem aferição de glicemia capilar (na ponta do dedo) como um primeiro teste de triagem, mas o diagnóstico definitivo deve ser feito com exames de sangue laboratoriais.
Tratamento do Diabetes Tipo 1: Insulina e Autonomia
O tratamento do DM1 é para a vida toda e tem como objetivo imitar a função de um pâncreas saudável: fornecer insulina de forma constante e ajustada à alimentação e atividade física. O tripé do tratamento é:
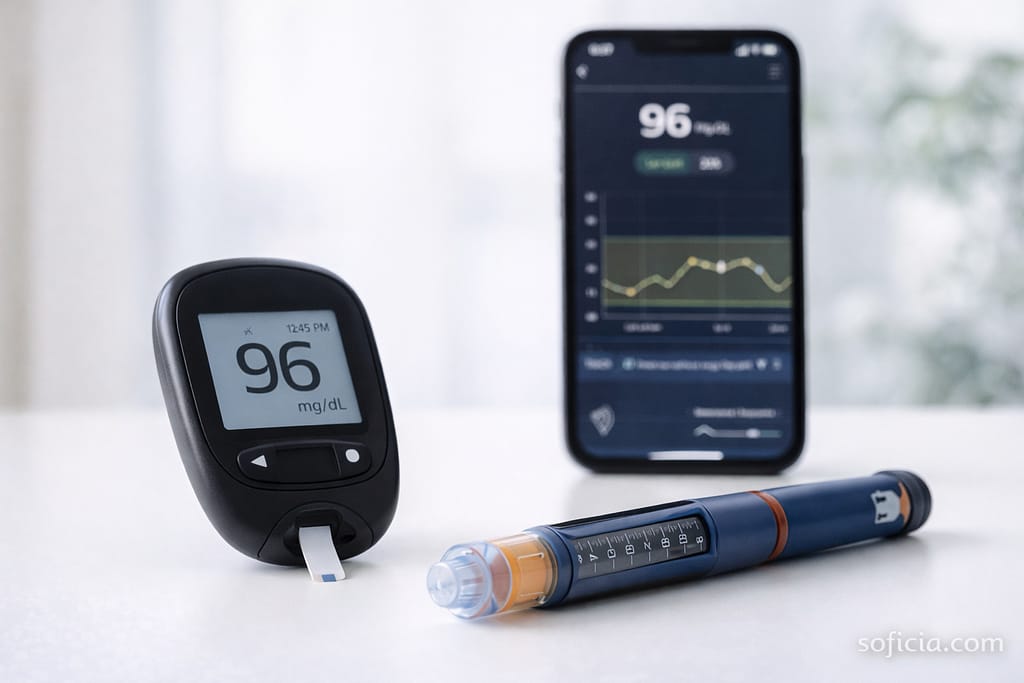
1. Terapia com Insulina (A Base do Tratamento)
A insulina não pode ser tomada por via oral (é destruída no estômago). Deve ser aplicada por meio de injeções subcutâneas (sob a pele) ou através de uma bomba de insulina.
Tipos de Insulina:
- Basal ou Lenta/NPH: Fornece uma pequena quantidade de insulina constantemente ao longo do dia (e noite), controlando a glicemia entre as refeições e no jejum.
- Bolus ou Rápida/Ultra-rápida: Usada para cobrir a glicose das refeições (carboidratos) e corrigir valores de glicemia altos pontuais. É aplicada antes de comer.
Esquemas de Aplicação:
- Múltiplas Injeções Diárias (MDI): Esquema mais comum. Envolve 1 ou 2 aplicações de insulina basal ao dia + aplicação de insulina rápida antes de cada refeição principal (geralmente 3 ou mais).
- Bomba de Insulina: Um pequeno dispositivo conectado ao corpo por um cateter que libera insulina ultra-rápida 24 horas por dia, tanto em uma taxa basal programável quanto em bolus para as refeições. Oferece mais flexibilidade e precisão.
2. Monitoramento da Glicose
É fundamental para tomar decisões sobre a dose de insulina, alimentação e atividade física.
- Glicosímetro (Punção Digital): Mede a glicose no sangue a partir de uma gota de sangue da ponta do dedo. Deve ser feito várias vezes ao dia.
- Monitor Contínuo de Glicose (MCG): Um pequeno sensor colocado na pele mede a glicose no líquido intersticial a cada 5 minutos, mostrando uma curva de tendência e alertas para altas e baixas. Revolucionou o controle do DM1.
3. Contagem de Carboidratos e Planejamento Alimentar
Os carboidratos (pães, massas, arroz, frutas, açúcares) são os nutrientes que mais elevam a glicose no sangue. Aprender a contar carboidratos permite calcular a dose exata de insulina rápida necessária para cada refeição, oferecendo mais liberdade e precisão.
4. Atividade Física
O exercício regular ajuda a melhorar a sensibilidade à insulina, contribui para a saúde cardiovascular e o bem-estar. Requer ajustes específicos na dose de insulina e na alimentação para evitar hipoglicemias durante e após a atividade.
Atenção:
Hipoglicemia (glicemia baixa, geralmente abaixo de 70 mg/dL) é um risco do tratamento com insulina. Sintomas incluem tremor, sudorese, palpitação, confusão e, em casos graves, desmaio. É tratada com a ingestão imediata de 15g de carboidrato de ação rápida (ex: 1 colher de sopa de açúcar, 3 balas, 150ml de refrigerante comum). Sempre carregue consigo uma fonte de açúcar de rápida absorção.
Primeiros Passos Após o Diagnóstico de Diabetes Tipo 1
Receber o diagnóstico pode ser avassalador. Este guia passo a passo ajuda a organizar os primeiros dias e semanas:
1. Encontre uma Equipe de Saúde de Confiança
Busque um endocrinologista (ou endocrinopediatra, para crianças) e, se possível, uma equipe multidisciplinar que inclua nutricionista especializada e educador em diabetes. Eles serão seus aliados.
2. Participe de um Programa de Educação em Diabetes
Aprender é a sua maior ferramenta. Programas oferecidos por hospitais ou associações ensinam desde aplicar insulina e medir glicose até contar carboidratos e tratar hipoglicemias.
3. Estabeleça uma Rotina de Monitoramento e Aplicação
Crie um ritual para as medições de glicose e aplicações de insulina. Use alarmes no celular se necessário. A constância é a chave para o controle.
4. Aprenda os Conceitos Básicos da Alimentação
Inicie com orientações simples da nutricionista: tipos de alimentos, importância dos horários das refeições e lanches para evitar hipoglicemias.
5. Converse Abertamente com Familiares e Amigos
Explique a condição, os sintomas de emergência (hiper e hipoglicemia) e como eles podem ajudar. O apoio social é fundamental.
6. Conecte-se com Outras Pessoas com DM1
Busque associações de pacientes (como a ADJ Diabetes Brasil). Trocar experiências com quem vive a mesma realidade reduz a sensação de solidão e oferece suporte prático.
7. Tenha Paciência e Seja Gentil Consigo Mesmo
O controle perfeito não existe. Haverá dias com glicemias mais altas ou mais baixas, e isso é normal. O importante é aprender com cada situação e seguir em frente.
Dica Prática:
Crie um “kit de emergência” para levar sempre na mochila ou bolsa. Inclua: glicosímetro e tiras, insulina de reserva (se for aplicar fora de casa), agulhas/ seringas, lanches com carboidratos (barrinha, biscoito) e uma fonte de açúcar rápido (sachê de mel, balas) para tratar hipoglicemias.
Perguntas Frequentes Sobre Diabetes Tipo 1
Diabetes Tipo 1 tem cura?
Atualmente, não existe cura definitiva para o Diabetes Tipo 1. O tratamento é para a vida toda. No entanto, pesquisas avançadas em áreas como transplante de células de ilhotas pancreáticas, pâncreas artificial e imunoterapia para prevenir a destruição das células beta são muito promissoras e alvos de estudos intensivos no mundo todo.
Uma pessoa com Diabetes Tipo 1 pode ter filhos?
Sim, pode. Com um planejamento cuidadoso e um controle glicêmico rigoroso antes e durante a gravidez (orientado por endocrinologista e obstetra), mulheres com DM1 podem ter gestações saudáveis e bebês saudáveis. É fundamental atingir uma hemoglobina glicada (HbA1c) próxima do normal antes de engravidar para reduzir riscos.
Crianças com DM1 podem fazer atividades normais, como esportes e festas?
Absolutamente, sim. Com o controle adequado e os ajustes necessários (como reduzir a dose de insulina ou comer um lanche extra antes do exercício), crianças e adolescentes com DM1 podem e devem praticar qualquer esporte, ir a festas, viajar e ter uma infância/adolescência plena. A educação em diabetes dá a eles e à família as ferramentas para essa liberdade com segurança.
A insulina engorda?
A insulina é um hormônio anabólico, ou seja, ajuda o corpo a armazenar energia. Quando uma pessoa com DM1 inicia o tratamento com insulina, o corpo para de queimar músculo e gordura de forma descontrolada (como acontecia antes do diagnóstico) e começa a utilizar a glicose corretamente. Isso pode levar a um ganho de peso saudável, recuperando a massa muscular e o peso perdidos durante os sintomas iniciais. Um ganho excessivo pode estar relacionado a doses altas de insulina ou à ingestão de calorias em excesso para tratar hipoglicemias frequentes, devendo ser discutido com a equipe médica.
É verdade que o Diabetes Tipo 1 aumenta o risco de outras doenças?
Um controle glicêmico inadequado e mantido por muitos anos aumenta significativamente o risco de complicações crônicas, como problemas nos olhos (retinopatia), rins (nefropatia), nervos (neuropatia) e doenças cardiovasculares. A boa notícia é que manter a glicemia e a HbA1c dentro das metas recomendadas pela equipe médica reduz drasticamente esses riscos, permitindo uma vida longa e saudável. O acompanhamento regular com exames de rotina é essencial para prevenir e detectar precocemente qualquer problema.
Posso usar insulina genérica ou similar?
No Brasil, há insulinas similares e biossimilares aprovadas pela Anvisa que podem ser utilizadas. Qualquer mudança no tipo ou marca da insulina deve ser feita SOB ORIENTAÇÃO MÉDICA, pois pode exigir ajustes de dose. Nunca troque a insulina por conta própria.
O que é o “pâncreas artificial”?
É um sistema de circuito fechado que integra um monitor contínuo de glicose (MCG) a uma bomba de insulina controlada por um algoritmo inteligente. O sistema ajusta automaticamente a liberação de insulina da bomba com base nas leituras do sensor, simulando de forma mais próxima a função de um pâncreas saudável. É a tecnologia mais avançada disponível atualmente para o tratamento do DM1.
Conclusão
O Diabetes Tipo 1 é uma jornada que começa com um diagnóstico que transforma a vida, mas não precisa defini-la. Ao longo deste guia, desvendamos sua natureza autoimune, aprendemos a reconhecer seus sinais de alerta – os clássicos “4 P’s” – e compreendemos que a causa está em uma falha imunológica, nunca em uma escolha pessoal.
Mais importante, descobrimos que o DM1 é uma condição perfeitamente gerenciável. A tríade do tratamento – insulina, monitoramento e educação – oferece as ferramentas para recuperar o controle. As tecnologias modernas, como monitores contínuos e bombas de insulina, estão aí para oferecer mais liberdade, precisão e qualidade de vida.
O caminho exige aprendizado diário, disciplina e uma parceria sólida com a equipe de saúde. Haverá desafios e dias difíceis, mas também muitas conquistas. Viver bem com Diabetes Tipo 1 é não apenas possível, mas uma realidade para milhões de pessoas que estudam, trabalham, praticam esportes, formam famílias e realizam seus sonhos.





