A pele humana é muito mais do que uma simples cobertura do corpo. É um órgão complexo, dinâmico e altamente especializado que desempenha funções vitais para a sobrevivência — da proteção contra agentes externos à regulação da temperatura corporal, passando pela produção de vitamina D, pela perceção sensorial e pela imunidade. Compreender como a pele está estruturada e como funciona é o primeiro passo para cuidar dela de forma informada e eficaz.
Ao contrário do que muitas vezes se pensa, os cuidados com a pele não são uma questão puramente estética. A saúde cutânea tem implicações diretas na saúde geral do organismo: a pele é a primeira linha de defesa contra microrganismos, toxinas e radiação UV, e qualquer comprometimento da sua integridade pode ter consequências sistémicas. Ao mesmo tempo, alterações na aparência da pele são frequentemente um reflexo de condições internas — hormonais, nutricionais, imunológicas — que merecem atenção médica.
Seja qual for o seu tipo de pele ou a sua preocupação específica, este guia oferece uma base de conhecimento sólida para tomar decisões mais informadas sobre os cuidados diários — e para reconhecer quando é necessário procurar avaliação dermatológica especializada.
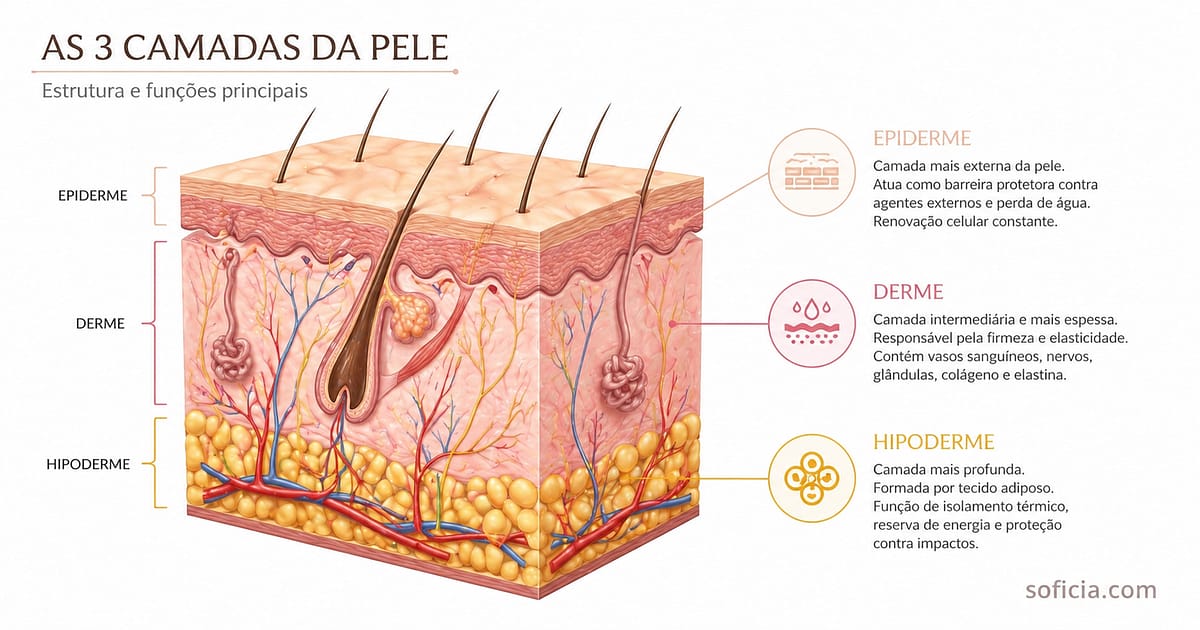
A Estrutura da Pele Humana — Três Camadas, Múltiplas Funções
A pele humana é composta por três camadas principais, cada uma com estrutura e funções específicas. Da superfície para a profundidade: epiderme, derme e hipoderme (ou tecido subcutâneo).
Epiderme — A Camada de Protecção
A epiderme é a camada mais externa e visível da pele. Tem espessura variável — de aproximadamente 0,05 mm nas pálpebras a 1,5 mm nas palmas das mãos e nas plantas dos pés — e não tem vascularização própria (não contém vasos sanguíneos), recebendo nutrientes por difusão a partir da derme subjacente.
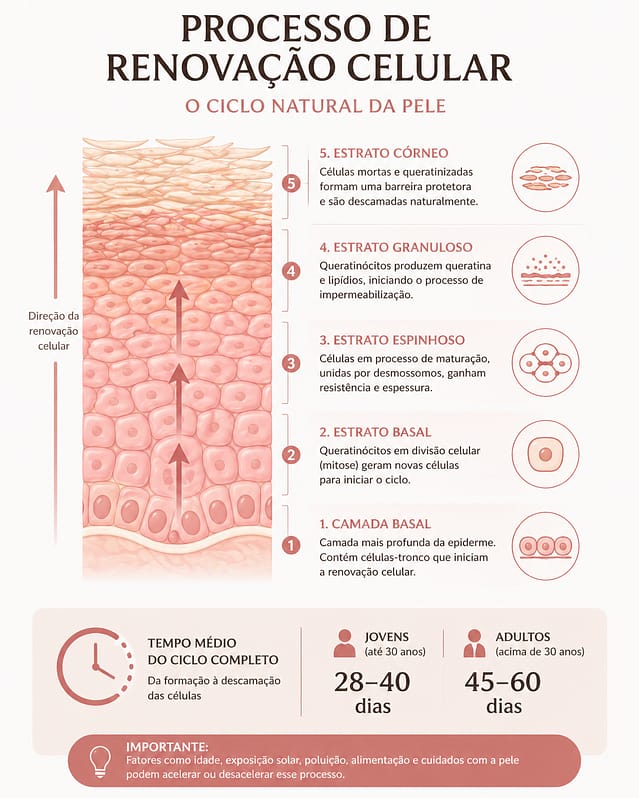
A epiderme é composta por cinco subcamadas (de dentro para fora):
- Estrato basal (germinativo): a camada mais profunda da epiderme, onde os queratinócitos se dividem e dão origem a novas células. É aqui que também residem os melanócitos — as células produtoras de melanina — e as células de Merkel, envolvidas na perceção táctil
- Estrato espinhoso: várias camadas de queratinócitos que começam a sintetizar queratina e produzem proteínas de adesão celular; contém também as células de Langerhans, fundamentais para a imunidade cutânea
- Estrato granuloso: os queratinócitos acumulam grânulos de queratoialina e produzem os lípidos que formam a barreira cutânea
- Estrato lúcido: presente apenas na pele espessa (palmas e plantas); camada translúcida de células achatadas e sem núcleo
- Estrato córneo: a camada mais superficial, composta por queratinócitos mortos e achatados (corneócitos) ricos em queratina, embebidos numa matriz de lípidos. É esta camada que forma a barreira física primária da pele
O processo de renovação da epiderme — desde a divisão celular no estrato basal até à descamação no estrato córneo — demora, em média, 28 a 40 dias em adultos jovens, podendo estender-se para 45 a 60 dias em pessoas mais velhas.
Derme — A Camada de Sustentação
A derme é a camada intermédia da pele, com espessura entre 1 e 4 mm, e é estruturalmente muito mais complexa do que a epiderme. Contém vasos sanguíneos e linfáticos, nervos, folículos pilosos, glândulas sebáceas e sudoríparas, e uma matriz extracelular rica em fibras que confere força, elasticidade e flexibilidade à pele.
Componentes principais da derme:
- Colagénio: a proteína mais abundante da derme (cerca de 70% do seu peso seco), responsável pela resistência à tensão e pela firmeza cutânea. Existem múltiplos tipos de colagénio na pele; os tipos I e III são os predominantes
- Elastina: fibras proteicas que conferem elasticidade — a capacidade da pele de regressar à forma original após deformação
- Ácido hialurónico e proteoglicanos: moléculas com elevada capacidade de retenção de água, fundamentais para a hidratação e o volume da derme
- Fibroblastos: as células produtoras das proteínas da matriz extracelular (colagénio, elastina, ácido hialurónico)
- Glândulas sebáceas: produzem sebo, uma mistura de lípidos que lubrifica e protege a superfície cutânea
- Glândulas sudoríparas écrinas e apócrinas: envolvidas na termorregulação (écrinas) e na produção de secreções com função de comunicação química (apócrinas)
- Folículos pilosos: estruturas que produzem os pelos
A derme divide-se em duas subcamadas: a derme papilar (mais superficial, com papilas que encaixam nas projeções da epiderme) e a derme reticular (mais profunda, com fibras de colagénio densas e espessas).
Hipoderme — A Camada de Amortecimento e Reserva
A hipoderme (também denominada tecido subcutâneo ou fáscia superficial) é a camada mais profunda, composta principalmente por adipócitos (células gordas) organizados em lóbulos separados por septos de tecido conjuntivo. Não é, tecnicamente, parte da pele — mas está intimamente ligada à derme e desempenha funções complementares essenciais:
- Reserva energética: o tecido adiposo da hipoderme é uma reserva metabólica de energia
- Isolamento térmico: reduz a perda de calor corporal
- Amortecimento mecânico: protege estruturas subjacentes (músculos, ossos, órgãos) de impactos físicos
- Ancoramento: fixa a pele às estruturas subjacentes, permitindo mobilidade
A espessura da hipoderme varia significativamente conforme a região do corpo, o género, a idade e o estado nutricional.
As Funções Essenciais da Pele Humana
A pele não é apenas uma barreira passiva — é um órgão metabolicamente ativo com funções que vão muito além da proteção mecânica.
1. Função Barreira e Protecção
A função mais fundamental da pele é proteger o organismo do ambiente externo. Esta proteção opera a múltiplos níveis:
- Barreira física: o estrato córneo impede a entrada de agentes físicos (partículas, fricção) e limita a perda transepidérmica de água (TEWL — Transepidermal Water Loss)
- Barreira química: os lípidos da epiderme e o pH ácido da superfície cutânea (entre 4,5 e 5,5) criam um ambiente hostil para microrganismos patogénicos
- Barreira imunológica: as células de Langerhans da epiderme e outras células imunes da derme formam a primeira linha de defesa imunológica cutânea
- Barreira contra radiação UV: a melanina absorve e dispersa a radiação ultravioleta, reduzindo o dano ao ADN celular
2. Regulação da Temperatura Corporal (Termorregulação)
A pele desempenha um papel central na manutenção da temperatura corporal dentro dos limites fisiológicos (36,5 a 37,5°C). Os mecanismos incluem:
- Sudação: as glândulas sudoríparas écrinas produzem suor que, ao evaporar, arrefece a superfície cutânea
- Vasodilatação e vasoconstrição: os vasos sanguíneos da derme dilatam-se para dissipar calor (em ambiente quente ou durante o exercício) ou contraem-se para conservar calor (em ambiente frio)
3. Síntese de Vitamina D
A pele é o principal local de síntese de vitamina D no organismo humano. Quando a radiação UVB (comprimento de onda 290–315 nm) penetra na epiderme, converte o 7-desidrocolesterol (um precursor do colesterol presente na pele) em vitamina D3 (colecalciferol), que é posteriormente ativada no fígado e nos rins.
Esta função torna a exposição solar moderada e protegida importante para a saúde — especialmente para a saúde óssea, imunológica e metabólica. Ao mesmo tempo, o excesso de exposição UV tem efeitos deletérios documentados, o que sublinha a importância do equilíbrio.
4. Perceção Sensorial
A pele é o maior órgão sensorial do corpo, contendo uma densa rede de recetores nervosos que detetam e transmitem informação sobre:
- Toque e pressão: corpúsculos de Meissner, discos de Merkel, corpúsculos de Paccini
- Temperatura: termorreceptores específicos para quente e frio
- Dor e prurito (comichão): nociceptores e recetores de prurito
- Vibração e textura: corpúsculos de Ruffini e Paccini
Esta capacidade sensorial é fundamental para a interação com o ambiente e para a proteção contra lesões (a dor é um sinal de alerta).
5. Funções Imunológicas
A pele é um órgão imune ativo — não apenas uma barreira passiva. Contém populações de células imunes residentes (células de Langerhans, linfócitos T residentes de memória, mastócitos, macrófagos) que monitorizam constantemente a superfície cutânea e respondem a ameaças de forma coordenada com o sistema imunitário sistémico.
6. Outras Funções Relevantes
- Excreção: eliminação de pequenas quantidades de substâncias através do suor (ureia, sais minerais, ácido láctico)
- Absorção: capacidade de absorver substâncias aplicadas topicamente — base dos tratamentos transdérmicos (adesivos de nicotina, hormonas, anti-inflamatórios)
- Comunicação social e expressão emocional: a pele transmite informação sobre estados emocionais (rubor, palidez, pilo-ereção)
Os Tipos de Pele — Classificação e Características
A classificação do tipo de pele é importante para orientar a escolha de produtos de cuidado e de rotinas adequadas. A classificação mais utilizada clinicamente distingue cinco tipos:
| Tipo de Pele | Características Principais | Necessidades Específicas |
|---|---|---|
| Normal | Textura equilibrada, poros pouco visíveis, aspeto saudável, poucas imperfeições | Manutenção da hidratação e proteção solar |
| Seca | Textura áspera ou descamativa, sensação de tensão, poros finos, tendência para vermelhidão | Hidratação intensiva, produtos sem álcool, emolientes |
| Oleosa | Brilho excessivo, poros dilatados, tendência para acne e comedões | Produtos oil-free, não comedogénicos, limpeza adequada sem desnudar |
| Mista | Zona T (testa, nariz, queixo) oleosa; bochechas normais ou secas | Abordagem diferenciada por zona; hidratante leve |
| Sensível | Reativa a produtos e mudanças ambientais, tendência para vermelhidão e irritação | Fórmulas minimalistas, sem fragrâncias, testadas dermatologicamente |
É importante notar que o tipo de pele pode mudar ao longo da vida — com a idade, as alterações hormonais, as mudanças climáticas e os hábitos de cuidado. A classificação não é permanente.
O Envelhecimento Cutâneo — O Que Acontece com o Tempo
O envelhecimento da pele resulta da combinação de dois processos distintos:
Envelhecimento Intrínseco (Cronológico)
Ocorre independentemente de fatores externos, como consequência natural do tempo. As principais alterações incluem:
- Epiderme: redução da taxa de renovação celular, diminuição dos melanócitos e das células de Langerhans, adelgaçamento progressivo
- Derme: diminuição da produção de colagénio pelos fibroblastos (cerca de 1% por ano a partir dos 25 anos, segundo estudos publicados no British Journal of Dermatology), fragmentação das fibras de elastina, redução do ácido hialurónico
- Hipoderme: redistribuição e perda de tecido adiposo, especialmente na face
- Resultado clínico: rugas finas, perda de firmeza e elasticidade, maior fragilidade cutânea, cicatrização mais lenta
Envelhecimento Extrínseco (Fotoenvelhecimento e Outros)
É causado por fatores externos e é, em grande parte, prevenível. O principal agente é a radiação ultravioleta (fotoenvelhcimento), mas outros fatores contribuem:
- Radiação UV: causa degradação acelerada do colagénio e da elastina, dano ao ADN, manchas de hiperpigmentação e aumento do risco de cancro da pele
- Tabagismo: reduz o fluxo sanguíneo cutâneo, aumenta a produção de enzimas que degradam o colagénio e favorece o aparecimento de rugas
- Poluição ambiental: partículas finas e ozono geram stress oxidativo que acelera o envelhecimento cutâneoStress crónico: eleva o cortisol, que compromete a função barreira e acelera a degradação de colagénio
- Privação de sono: prejudica os processos de reparação celular que ocorrem durante o sono
Cuidados Essenciais com a Pele — O Que Funciona
1. Protetor Solar Diário — O Cuidado Mais Importante
A evidência científica é inequívoca: o protetor solar é o produto de cuidado da pele com maior respaldo em termos de prevenção do envelhecimento precoce, de manchas e, mais importante, de cancro da pele. A AAD, a SBD e a maioria das organizações dermatológicas internacionais recomendam:
- Fator de proteção solar (FPS/SPF) mínimo de 30, de amplo espectro (proteção UVA e UVB)
- Aplicação diária — incluindo dias nublados e em ambientes interiores com exposição a luz solar indireta
- Quantidade adequada: cerca de 2 mg/cm² de pele (aproximadamente uma colher de chá para o rosto e pescoço)
- Reaplicação a cada 2 horas quando há exposição solar direta, após transpiração intensa ou após contacto com água
O protetor solar não “bloqueia” a vitamina D de forma significativa quando usado adequadamente — a síntese de vitamina D pode ocorrer mesmo com FPS 30, e a exposição solar sem proteção traz riscos que superam os benefícios para a maioria das pessoas.
2. Limpeza Adequada
A limpeza remove sebo, células mortas, poluição e microrganismos, preparando a pele para receber outros produtos e mantendo o equilíbrio do microbioma cutâneo. Recomendações baseadas em evidências:
- Frequência: limpeza facial duas vezes por dia (manhã e noite) — mais do que isso pode comprometer a função barreira
- Produto adequado ao tipo de pele: géis e espumas para pele oleosa; leites, cremes e mousses para pele seca ou sensível
- Água morna (não quente — a água muito quente remove os lípidos protetores da barreira cutânea)
- Sem esfregar excessivamente — movimentos suaves e circulares são suficientes
3. Hidratação
A hidratação adequada mantém a função barreira e a aparência saudável da pele. Os ingredientes hidratantes atuam por três mecanismos principais:
- Oclusivos (vaselina, esqualano, dimeticone): criam uma camada que reduz a TEWL
- Emolientes (ácidos gordos, ceramidas, manteiga de karité): preenchem os espaços entre os corneócitos e melhoram a textura
- Humectantes (ácido hialurónico, glicerina, ureia): atraem e retêm água nas camadas superficiais da pele
Para a maioria das pessoas, um hidratante com combinação destes ingredientes, aplicado sobre pele ligeiramente húmida após a limpeza, produz bons resultados.
4. Ingredientes Ativos com Evidência Científica
| Ingrediente Ativo | Função Principal | Evidência | Precauções |
|---|---|---|---|
| Retinol / Tretinoína | Anti-envelhecimento, acne | Muito sólida | Fotossensibilizante; usar à noite |
| Vitamina C (ácido ascórbico) | Antioxidante, iluminação | Sólida | Instável; armazenar ao abrigo da luz |
| Niacinamida (vitamina B3) | Poros, oleosidade, uniformização | Sólida | Bem tolerada pela maioria |
| Ácidos AHA (glicólico, láctico) | Esfoliação química, textura | Sólida | Fotossensibilizantes; usar FPS |
| Ácido azelaico | Acne, rosácea, manchas | Boa | Bem tolerado, inclusive na gravidez |
| Péptidos | Estímulo de colagénio | Moderada | Seguros; resultados variáveis |
| Ceramidas | Reparação da barreira | Sólida | Ideais para pele seca e sensível |
5. Alimentação e Hidratação Interna
A saúde da pele reflete, em parte, o estado nutricional do organismo. Nutrientes com papel documentado na saúde cutânea incluem:
- Vitamina C: essencial para a síntese de colagénio e como antioxidante
- Vitamina E: antioxidante lipossolúvel, complementa a vitamina C na proteção contra dano oxidativo
- Ácidos gordos ómega-3: anti-inflamatórios, importantes para a função barreira
- Zinco: envolvido na cicatrização e na regulação da produção de sebo
- Água: a hidratação interna adequada contribui para a elasticidade e o aspeto da pele
6. Sono e Gestão do Stress
O sono é quando a pele realiza a maior parte da sua reparação celular. A privação crónica de sono compromete a função barreira, aumenta os marcadores inflamatórios e acelera o envelhecimento cutâneo. A gestão do stress tem impacto direto em condições como acne, eczema, psoríase e rosácea — todas com componente inflamatória e imunológica que responde ao eixo stress-cortisol.
Quando Procurar um Dermatologista
A maioria dos cuidados com a pele pode ser gerida com boas práticas diárias. No entanto, existem sinais que justificam avaliação dermatológica:
- Manchas ou lesões novas, especialmente se assimétricas, com bordas irregulares, múltiplas cores ou diâmetro superior a 6 mm (Regra ABCDE do melanoma)
- Lesões que sangram, coçam ou não cicatrizam em período razoável
- Acne moderada a grave que não responde a cuidados básicos
- Erupções cutâneas generalizadas de causa desconhecida
- Comichão intensa e persistente sem causa aparente
- Alterações súbitas na pele associadas a outros sintomas sistémicos
Perguntas Frequentes
Qual é a diferença entre epiderme, derme e hipoderme?
São as três camadas principais da pele. A epiderme é a mais externa — produz e renova constantemente as células que formam a barreira protetora visível. A derme é a camada intermédia, composta por colagénio, elastina e ácido hialurónico, responsável pela firmeza, elasticidade e hidratação da pele; contém também os vasos, nervos e glândulas. A hipoderme é a mais profunda, composta principalmente por tecido adiposo, e atua como reserva energética, isolamento térmico e amortecedor mecânico.
Com que frequência a pele se renova?
A renovação da epiderme — o processo pelo qual novas células produzidas no estrato basal migram até à superfície e são descamadas — demora, em média, 28 a 40 dias em adultos jovens. Com o envelhecimento, este ciclo abranda para 45 a 60 dias ou mais, o que contribui para uma aparência menos luminosa e uma textura mais irregular. A esfoliação suave (química ou física) pode ajudar a accelerar a renovação superficial em peles adultas.
O protetor solar deve ser usado mesmo em dias nublados?
Sim. A radiação UVA — responsável pelo envelhecimento cutâneo e associada ao cancro da pele — penetra através das nuvens e do vidro das janelas. Em dia nublado, até 80% da radiação UV pode atingir a superfície da pele. Além disso, a radiação UVA está presente com intensidade relativamente constante ao longo do dia, independentemente da estação ou das condições meteorológicas. O protetor solar de amplo espectro deve ser uma prática diária, não sazonal.
A alimentação realmente influencia a saúde da pele?
Sim, com evidências crescentes. Défices de vitamina C comprometem a síntese de colagénio; défices de zinco estão associados a cicatrização mais lenta e a acne; ácidos gordos ómega-3 insuficientes podem comprometer a função barreira e aumentar a inflamação. Dietas com alto índice glicémico têm sido associadas a maior prevalência de acne em alguns estudos. No entanto, a relação entre alimentação e pele é complexa e individual — não existe uma “dieta para a pele perfeita” universal.
Qual a diferença entre pele seca e pele desidratada?
São condições distintas, frequentemente confundidas. A pele seca é um tipo de pele — uma característica constitucional em que as glândulas sebáceas produzem pouco sebo, resultando em menor proteção lipídica superficial. A pele desidratada é uma condição transitória em que a pele, independentemente do seu tipo, tem falta de água — pode afetar pele seca, normal ou mesmo oleosa. A pele desidratada tende a parecer opaca, com pequenas rugas de expressão mais marcadas e sensação de tensão. Responde bem a humectantes (ácido hialurónico, glicerina) e a maior ingestão de água.
Conclusão
A pele humana é um órgão extraordinário — a interface entre o organismo e o mundo exterior, dotada de funções que vão da proteção imunológica à síntese de vitaminas, da termorregulação à perceção sensorial. Compreender a sua estrutura e os mecanismos que a mantêm saudável é o fundamento de qualquer rotina de cuidados eficaz e sustentável.
Os cuidados essenciais não precisam de ser complexos: limpeza adequada ao tipo de pele, hidratação e protetor solar diário constituem a base com maior respaldo científico — e são acessíveis a praticamente qualquer pessoa. Os ingredientes ativos, quando indicados, devem ser introduzidos de forma gradual e informada, idealmente com orientação dermatológica. E o que se faz por dentro — alimentação equilibrada, sono de qualidade, gestão do stress — reflete-se, ao longo do tempo, no que se vê por fora.
Cuide da sua pele com o conhecimento que ela merece — e procure um dermatologista sempre que surgirem dúvidas ou alterações que justifiquem avaliação especializada.
REFERÊNCIAs
- Sociedade Brasileira de Dermatologia (SBD). Consenso Brasileiro de Fotoproteção (2022). Disponível em: sbd.org.br
- American Academy of Dermatology (AAD). Skin Care Basics (2023). <https://www.aad.org/public/everyday-care/skin-care-basics>
- Medical EPSS. Skin Overview. <https://mepss.vbatraining.org/Medical%20Issues/Skin/index.stml>
- Proksch, E., Brandner, J.M., Jensen, J.M. The skin: an indispensable barrier. Experimental Dermatology (2008). <https://pubmed.ncbi.nlm.nih.gov/19043850/>
- Farage, M.A. et al. Characteristics of the Aging Skin. Advances in Wound Care (2013). <https://pubmed.ncbi.nlm.nih.gov/24527317/>
- National Institutes of Health (NIH) — NIAMS. Skin Conditions (2025). Disponível em: niams.nih.gov
- Ganceviciene, R. et al. Skin anti-aging strategies. Dermato-Endocrinology (2012). <https://pubmed.ncbi.nlm.nih.gov/23467476/>
- Krutmann, J. et al. The skin aging exposome. Journal of Dermatological Science (2017). <https://pubmed.ncbi.nlm.nih.gov/27720464/>