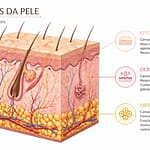
O vitiligo é uma condição crónica da pele caracterizada pela perda progressiva de melanócitos — as células responsáveis pela produção de melanina, o pigmento que dá cor à pele, ao cabelo e às mucosas. O resultado são manchas brancas ou muito claras que surgem em diferentes partes do corpo, com bordas geralmente bem definidas e de tamanho variável.
Quem convive com o vitiligo sabe que a condição vai muito além da aparência física. Para muitas pessoas, especialmente quando as manchas surgem em zonas visíveis como o rosto, as mãos ou o pescoço, o impacto emocional e social pode ser tão ou mais significativo do que o físico. A desinformação sobre a condição — incluindo mitos sobre contágio e associações erróneas com outras doenças — contribui frequentemente para o estigma e para o isolamento.
O Que é o Vitiligo
A Perda dos Melanócitos
O vitiligo ocorre quando os melanócitos — células especializadas presentes na camada basal da epiderme — são destruídos ou deixam de funcionar adequadamente. Sem melanócitos ativos, a pele perde a capacidade de produzir melanina naquelas áreas, resultando nas manchas hipopigmentadas (sem cor) características da condição.
Esta destruição celular não é aleatória: o vitiligo é classificado atualmente pela maioria das organizações científicas como uma doença autoimune — o sistema imunitário ataca erroneamente os próprios melanócitos, como se fossem uma ameaça externa. Esta compreensão da fisiopatologia foi fundamental para o desenvolvimento de tratamentos mais direcionados nos últimos anos.
O Vitiligo Não É Contagioso
Este é um dos equívocos mais comuns e com maior impacto no estigma social: o vitiligo não se transmite por contacto físico, por partilha de objetos, por saliva nem por qualquer outra via. Não é uma infeção — é uma condição do sistema imunitário com base genética e ambiental. Tocar na pele de uma pessoa com vitiligo é completamente seguro.
Vitiligo e Outras Condições de Saúde
Por ser uma doença autoimune, o vitiligo pode estar associado a uma maior prevalência de outras condições da mesma natureza. As mais frequentemente documentadas na literatura incluem:
- Doenças da tiroide (tiroidite de Hashimoto, doença de Graves)
- Diabetes mellitus tipo 1
- Anemia perniciosa
- Doença de Addison (insuficiência suprarrenal)
- Alopecia areata
- Psoríase
Esta associação não significa que quem tem vitiligo desenvolverá necessariamente outras doenças autoimunes — mas justifica o acompanhamento médico regular que inclua avaliação destas condições.
Informacao Complementar: O vitiligo é reconhecido pela Organização Mundial da Saúde (OMS) e pelos principais sistemas de saúde internacionais como uma condição médica legítima com impacto documentado na qualidade de vida. Não é uma questão meramente estética — é uma doença crónica que merece acompanhamento médico adequado e, quando necessário, suporte psicológico.
Causas e Fatores de Risco do Vitiligo
A Causa Autoimune — O Que a Ciência Sabe Hoje
A causa exata do vitiligo ainda não está completamente estabelecida — existe consenso de que se trata de uma doença autoimune com base poligénica (múltiplos genes envolvidos), mas os mecanismos precisos continuam a ser investigados ativamente.
O que a evidência atual suporta com maior consistência:
- Mecanismo autoimune: linfócitos T citotóxicos (células do sistema imunitário) identificam os melanócitos como alvos e destroem-nos de forma progressiva. A via IFN-γ/JAK/STAT parece ser central neste processo — e é o alvo dos tratamentos mais recentes
- Predisposição genética: estudos de genoma completo (GWAS) identificaram dezenas de variantes genéticas associadas ao vitiligo, muitas das quais partilhadas com outras doenças autoimunes
- Fatores ambientais como gatilho: em pessoas geneticamente predispostas, certos fatores podem desencadear ou agravar o vitiligo
Fatores que Podem Desencadear ou Agravar
- Stress físico ou emocional intenso: frequentemente relatado pelos doentes como precursor de novos episódios ou de alargamento das manchas — embora a relação causal não seja completamente estabelecida
- Trauma cutâneo (Fenómeno de Koebner): lesões na pele — queimaduras solares, cortes, fricção — podem desencadear despigmentação na área afetada em pessoas predispostas
- Exposição solar intensa: especialmente em pele já sensibilizada
- Contacto com certos produtos químicos: exposição ocupacional a determinados fenóis e catecóis foi associada a vitiligo em estudos epidemiológicos
Fatores de Risco
- Histórico familiar: ter um familiar de primeiro grau com vitiligo aumenta o risco — embora a maioria das pessoas com predisposição genética não desenvolva a condição
- Outras doenças autoimunes: ter ou ter familiar com outras condições autoimunes está associado a maior risco
- Faixa etária: o vitiligo pode surgir em qualquer idade, mas é mais frequente antes dos 30 anos; cerca de metade dos casos surge antes dos 20 anos
Tipos de Vitiligo — Classificação Clínica
A classificação do vitiligo é clinicamente importante porque orienta as opções de tratamento e o prognóstico. As principais categorias reconhecidas pela literatura dermatológica são:
Vitiligo Não Segmentar (Generalizado)
É o tipo mais comum, correspondendo a cerca de 80% a 90% dos casos. Caracteriza-se por manchas simétricas que afetam ambos os lados do corpo de forma relativamente equivalente. Inclui as seguintes variantes:
- Vitiligo vulgar (em placas): manchas distribuídas pelo corpo, com especial predileção por áreas periórficas (em torno da boca e dos olhos), mãos, pés, cotovelos, joelhos e genitais
- Vitiligo acrofacial: afeta preferencialmente extremidades (dedos, dorso das mãos, pés) e face
- Vitiligo universal: despigmentação de mais de 80% da superfície corporal — a forma mais extensa
Vitiligo Segmentar
Corresponde a cerca de 10% a 20% dos casos. Caracteriza-se por manchas que seguem um dermátomo — uma área correspondente a um nervo específico — e afetam tipicamente apenas um lado do corpo. Tende a ter evolução mais rápida no início mas a estabilizar após alguns meses, com menor tendência para progressão posterior. Responde de forma diferente aos tratamentos comparativamente ao tipo não segmentar.
Vitiligo Focal
Manchas isoladas, em número reduzido, sem distribuição segmentar clara. Pode ser uma fase inicial de outra forma clínica ou manter-se estável ao longo do tempo.
Vitiligo Misto
Coexistência de características segmentares e não segmentares no mesmo doente.
Dica Pratica: A distinção entre vitiligo segmentar e não segmentar não é apenas académica — tem implicações práticas diretas no tratamento. O vitiligo segmentar responde particularmente bem à fototerapia localizada e ao transplante de melanócitos, enquanto o não segmentar pode requerer abordagem mais abrangente. Esta distinção deve ser feita por dermatologista com experiência na condição.
Como é Feito o Diagnóstico
O diagnóstico do vitiligo é, na maioria dos casos, clínico — baseado na avaliação visual das manchas e na história clínica do doente. No entanto, existem situações em que exames complementares são necessários para confirmar o diagnóstico ou descartar outras condições.
Avaliação Clínica
O dermatologista avalia:
- Características das manchas: cor (branca a leitosa, com bordas bem definidas), tamanho, distribuição e simetria
- Localização: zonas corporais afetadas e relação com dermátomos (para classificar entre segmentar e não segmentar)
- Evolução: início das manchas, velocidade de progressão, fatores que as precederam
- Histórico familiar e pessoal: outras doenças autoimunes, medicamentos em uso, exposições ambientais
Lâmpada de Wood
A lâmpada de Wood é um instrumento dermatológico que emite luz ultravioleta de longa onda (UVA). Sob esta luz, as manchas de vitiligo tornam-se mais fluorescentes e visíveis, especialmente em peles mais claras onde as manchas podem ser menos percetíveis a olho nu. Permite também avaliar a extensão da despigmentação e monitorizar a resposta ao tratamento.
Dermoscopia
A dermoscopia do couro cabeludo e da pele afetada pode fornecer informações adicionais sobre a atividade da doença e a presença ou ausência de melanócitos nas margens das manchas — informação relevante para avaliar o potencial de repigmentação.
Exames Laboratoriais
Pelo risco aumentado de outras doenças autoimunes associadas, o dermatologista pode solicitar:
- Hemograma e perfil bioquímico geral
- TSH, T4 livre e anticorpos da tiroide (anti-TPO, anti-Tg)
- Glicemia em jejum
- Vitamina B12 e ácido fólico (para descartar anemia perniciosa)
- Anticorpos antinucleares (ANA) quando indicado
Biópsia Cutânea
Raramente necessária para o diagnóstico de vitiligo típico. Pode ser indicada em casos atípicos onde é necessário distinguir o vitiligo de outras causas de hipopigmentação — como pitiríase alba, psoríase hipopigmentada ou lepra.
Artigo Relacionado: Para perceber como o acompanhamento dermatológico regular contribui para a saúde geral da pele, veja: Alopecia: O Que é, Tipos, Causas e Tratamentos
Tratamentos Disponíveis para o Vitiligo
O tratamento do vitiligo tem como objetivos principais parar a progressão da despigmentação e estimular a repigmentação das áreas afetadas. É importante sublinhar que nenhum tratamento disponível atualmente é eficaz em 100% dos casos, que os resultados variam significativamente entre indivíduos e que a repigmentação, quando ocorre, pode ser parcial. A gestão de expectativas realistas é parte essencial do processo terapêutico.
O tratamento mais adequado depende do tipo de vitiligo, da extensão e localização das manchas, da atividade da doença, da idade do doente e das suas preferências e condições de acesso.
Tratamentos Tópicos
Corticosteróides tópicos: são frequentemente utilizados como tratamento de primeira linha, especialmente em vitiligo ativo localizado. Atuam pela sua ação anti-inflamatória e imunomoduladora. A eficácia é maior quando utilizados em fases iniciais da doença. O uso prolongado requer monitorização pelo risco de atrofia cutânea e outros efeitos secundários.
Inibidores tópicos de calcineurina (tacrolimus, pimecrolimus): alternativa aos corticosteróides, com particular indicação para áreas sensíveis como a face e as dobras cutâneas. Têm perfil de segurança favorável para uso prolongado e evidências de eficácia moderada, especialmente quando combinados com fototerapia.
Ruxolitinibe creme (inibidor tópico de JAK): aprovado pela FDA dos EUA em 2022 para o tratamento de vitiligo não segmentar em adultos e adolescentes a partir dos 12 anos. Representa o primeiro tratamento tópico aprovado especificamente para vitiligo nos Estados Unidos. Os estudos clínicos (TruE-V1 e TruE-V2) mostraram taxas de repigmentação facial clinicamente significativas comparativamente ao placebo. A sua aprovação e disponibilidade no Brasil e noutros países devem ser verificadas junto ao dermatologista assistente e às autoridades regulatórias locais (Anvisa).
Fototerapia
Fototerapia com luz UVB de banda estreita (NB-UVB): é atualmente considerado o tratamento padrão para vitiligo generalizado ou extenso pela maioria das guidelines internacionais, incluindo as da AAD. Consiste na exposição controlada a radiação ultravioleta de comprimento de onda estreito, em sessões realizadas tipicamente 2 a 3 vezes por semana. Os resultados tendem a ser graduais — visíveis após vários meses de tratamento — e são mais expressivos em pele mais escura, nas áreas da face e do tronco, e em vitiligo recente.
Laser Excimer (308 nm): permite tratar áreas localizadas com elevada precisão. Pode ser mais eficaz do que a NB-UVB convencional para manchas isoladas ou em zonas de difícil acesso. É frequentemente utilizado em combinação com tratamentos tópicos.
PUVA (Psoralenos + UVA): terapêutica mais antiga, com eficácia documentada mas perfil de segurança menos favorável do que a NB-UVB. Atualmente menos utilizada como primeira linha, especialmente em crianças.
Tratamentos Sistémicos
Corticosteróides orais: podem ser utilizados em curtos períodos para travar a progressão rápida do vitiligo ativo (em “mini-pulsos”), mas o uso crónico não é recomendado pelo perfil de efeitos secundários.
Imunossupressores: metotrexato e outros agentes têm sido utilizados em casos selecionados de vitiligo muito ativo e refratário a outras abordagens. Requerem acompanhamento especializado cuidadoso.
Inibidores orais de JAK (baricitinibe, ruxolitinibe oral): representam a fronteira mais recente da investigação terapêutica em vitiligo. Estudos clínicos estão em curso e alguns resultados preliminares são promissores. A aprovação regulatória e a disponibilidade variam conforme o país — consulte o dermatologista assistente para informação atualizada.
Procedimentos Cirúrgicos
Para vitiligo estável (sem progressão ativa nos últimos 12 a 24 meses) que não responde às abordagens convencionais, existem opções cirúrgicas:
- Transplante de melanócitos (cultura de melanócitos e queratinócitos): transferência de células pigmentares de áreas saudáveis para as áreas despigmentadas. Exige infraestrutura laboratorial especializada
- Mini-enxertos cutâneos: técnica mais acessível, com resultados variáveis
- Transplante de melanócitos por sucção com bolha (suction blister): indicado para manchas localizadas em vitiligo estável
Nenhum procedimento cirúrgico é indicado em vitiligo ativo — o risco de alargamento das manchas (fenómeno de Koebner) é significativo.
Camuflagem e Proteção Solar
Protetor solar: essencial para todos os doentes com vitiligo. A pele despigmentada não tem melanina e, portanto, não tem a proteção natural contra a radiação UV — sendo muito mais suscetível a queimaduras solares e, potencialmente, a dano a longo prazo. Um protetor de fator 30 ou superior, de amplo espectro, deve ser aplicado diariamente nas áreas afetadas expostas ao sol.
Camuflagem cosmética: produtos de maquiagem específicos de longa duração ou autobronzeadores podem ser usados para camuflar as manchas em ocasiões especiais ou de forma contínua. Esta é uma opção completamente válida e não interfere com o tratamento médico. Existem produtos desenvolvidos especificamente para esta finalidade, com boa resistência à água e à fricção.
Alerta Medico: Nenhum dos tratamentos descritos deve ser iniciado sem avaliação e orientação de um dermatologista. O tratamento do vitiligo é personalizado — o que funciona para uma pessoa pode não ser adequado para outra. Produtos sem prescrição com promessas de “cura do vitiligo” em geral não têm eficácia comprovada e podem ser prejudiciais. O acompanhamento médico regular é fundamental, mesmo durante períodos de estabilidade da doença.
O Impacto Emocional do Vitiligo — Uma Dimensão que Merece Atenção
O Peso Psicológico da Condição
Viver com vitiligo pode ser emocionalmente desafiante — e este aspeto merece atenção e cuidado tanto quanto o tratamento médico da pele. Estudos publicados no Journal of the American Academy of Dermatology e em revistas de psicologia da saúde documentam que uma proporção significativa de pessoas com vitiligo experiencia:
- Ansiedade relacionada com a aparência e com a progressão das manchas
- Episódios depressivos, especialmente no período após o diagnóstico ou quando ocorre alargamento significativo
- Comprometimento da autoestima e da imagem corporal
- Dificuldades nas relações interpessoais e, em alguns casos, isolamento social
- Impacto na vida profissional, especialmente em atividades com exposição pública
Estes impactos não são exagero nem fraqueza — são respostas humanas compreensíveis a uma condição visível que pode atrair olhares, perguntas inapropriadas e, em alguns contextos, estigma.
Estratégias de Suporte
Algumas abordagens têm evidência de benefício para o bem-estar emocional de pessoas com vitiligo:
- Acompanhamento psicológico: a terapia cognitivo-comportamental (TCC) tem evidências de eficácia para ansiedade e depressão associadas a condições dermatológicas crónicas
- Grupos de suporte: o contacto com outras pessoas que partilham a experiência pode reduzir o isolamento e fornecer perspetivas e estratégias práticas. Existem comunidades presenciais e online para pessoas com vitiligo
- Psicoeducação: compreender bem a condição — incluindo o facto de não ser contagiosa e de não ter implicações para a saúde geral — pode reduzir a ansiedade relacionada com o diagnóstico
- Mindfulness e técnicas de regulação emocional: podem ajudar na gestão da ansiedade associada a situações de exposição
Procurar apoio psicológico não é sinal de fraqueza — é uma parte legítima e importante do cuidado integral de qualquer condição crónica que tenha impacto na imagem corporal.
Vitiligo em Crianças e Adolescentes
O vitiligo em crianças merece consideração especial. Em idades mais jovens, o impacto emocional tende a ser amplificado pelo ambiente escolar e pela fase de desenvolvimento da identidade e da autoestima. Estudos sugerem que crianças com vitiligo podem experienciar bullying e dificuldades sociais relacionadas com a aparência.
Considerações clínicas específicas:
- O vitiligo segmentar é proporcionalmente mais comum em crianças do que em adultos
- Os tratamentos são, em geral, os mesmos que nos adultos, mas com ajustes de dose e de tempo de exposição (especialmente na fototerapia)
- O ruxolitinibe tópico foi aprovado a partir dos 12 anos nos EUA — para crianças mais novas, a avaliação é individualizada
- O acompanhamento psicológico é especialmente importante nesta faixa etária
Para pais de crianças com vitiligo, a comunicação aberta, o reforço positivo da autoimagem e o envolvimento da escola no suporte à criança são estratégias que tendem a fazer diferença significativa no bem-estar emocional.
Perguntas Frequentes
Vitiligo tem cura?
Atualmente, não existe cura definitiva para o vitiligo — os tratamentos disponíveis visam parar a progressão e estimular a repigmentação, com resultados variáveis. No entanto, a aprovação do ruxolitinibe tópico em 2022 e os ensaios clínicos em curso com inibidores de JAK orais representam avanços significativos. Em alguns casos, especialmente vitiligo segmentar estável, os resultados terapêuticos podem ser muito expressivos. Muitas pessoas com vitiligo levam uma vida plena e satisfatória com a condição devidamente gerida.
As manchas do vitiligo podem voltar a ter cor?
Sim — a repigmentação é possível com tratamento adequado, embora não seja garantida nem completa em todos os casos. As zonas com maior potencial de repigmentação são a face (especialmente ao redor dos olhos e da boca), o tronco e o couro cabeludo. As extremidades (pontas dos dedos, tornozelos) e as mucosas respondem de forma mais limitada. A velocidade e a extensão da repigmentação variam conforme o tipo de vitiligo, a duração das manchas, o tratamento escolhido e a resposta individual.
O sol ajuda ou prejudica o vitiligo?
A relação com o sol é complexa. A exposição solar controlada pode estimular a repigmentação em algumas pessoas — é um dos princípios da fototerapia. No entanto, a exposição não controlada e as queimaduras solares podem desencadear novas manchas (fenómeno de Koebner) e dano cutâneo adicional, uma vez que a pele despigmentada não tem proteção melanínica. A regra prática é: proteção solar diária nas áreas afetadas (fator 30 ou superior) e, se houver indicação médica de fototerapia, realizá-la em ambiente clínico controlado.
Vitiligo é hereditário?
O vitiligo tem componente genético documentado — ter familiares com a condição aumenta o risco. No entanto, a herança não é determinista: a grande maioria das pessoas com predisposição genética não desenvolve vitiligo, e muitas pessoas com vitiligo não têm familiares afetados. A genética é um dos múltiplos fatores — imunológicos, ambientais e de estilo de vida — que interagem no desenvolvimento da condição.
O que posso fazer no dia a dia para gerir o vitiligo?
Algumas medidas práticas tendem a contribuir para a gestão da condição: aplicar protetor solar diariamente nas áreas afetadas expostas (essencial); manter as consultas dermatológicas regulares mesmo em períodos de estabilidade; evitar traumatismos desnecessários na pele, especialmente em pessoas com fenómeno de Koebner documentado; gerir o stress de forma ativa (técnicas de relaxamento, sono adequado, suporte social); e, se o impacto emocional for significativo, procurar acompanhamento psicológico. Nenhuma dieta específica foi demonstrada como tratamento do vitiligo — mas uma alimentação equilibrada contribui para a saúde geral.
Conclusão
O vitiligo é uma condição crónica que merece ser compreendida com precisão, tratada com seriedade e abordada com respeito pela experiência de quem a vive. Não é contagioso, não causa dor física direta, mas pode ter um impacto profundo na autoestima e na qualidade de vida — um impacto que é real, legítimo e que merece tanto cuidado quanto os aspectos médicos da condição.
Os avanços terapêuticos dos últimos anos — especialmente o desenvolvimento dos inibidores de JAK — representam a mudança mais significativa no tratamento do vitiligo em décadas e trazem perspetivas mais esperançosas para muitos doentes. Ao mesmo tempo, a investigação científica continua activa e novas opções poderão estar disponíveis nos próximos anos.
O passo mais importante para quem suspeita de vitiligo ou foi recentemente diagnosticado é estabelecer um acompanhamento com um dermatologista de confiança — para diagnóstico preciso, escolha informada do tratamento mais adequado ao seu caso específico e monitorização regular. Não é necessário enfrentar este processo sozinho.
REFERÊNCIAs
- Sociedade Brasileira de Dermatologia (SBD). Vitiligo — Diretrizes (2023). Disponível em: sbd.org.br
- American Academy of Dermatology (AAD). Vitiligo: Diagnosis and Treatment (2023). <https://www.aad.org/public/diseases/a-z/vitiligo-treatment>
- Bergqvist, C., Ezzedine, K. Vitiligo: A Review. Dermatology (2020). <https://pubmed.ncbi.nlm.nih.gov/32155629/>
- Harris, J.E. et al. Two Phase 3 Randomized Clinical Trials of Ruxolitinib Cream for Vitiligo (TruE-V1 e TruE-V2). New England Journal of Medicine (2022). <https://pubmed.ncbi.nlm.nih.gov/36260792/>
- National Institutes of Health (NIH) — National Institute of Arthritis and Musculoskeletal and Skin Diseases. Vitiligo (2023). Disponível em: niams.nih.gov
- Linthorst Homan, M.W. et al. The burden of vitiligo: patient characteristics associated with quality of life. Journal of the American Academy of Dermatology (2009). <https://pubmed.ncbi.nlm.nih.gov/19577331/>
- Manual MSD (Versão Saúde para a Família). Vitiligo. Revisado em agosto de 2024 <https://www.msdmanuals.com/pt/casa/dist%C3%BArbios-da-pele/dist%C3%BArbios-de-pigmenta%C3%A7%C3%A3o/vitiligo?ruleredirectid=762>
- Agência Nacional de Vigilância Sanitária (Anvisa). Consulta de medicamentos registados (2024). Disponível em: anvisa.gov.br
- PubMed/Expert Review of Clinical Pharmacology. New and emerging treatments for vitiligo: a narrative review. Fevereiro de 2026 <https://pubmed.ncbi.nlm.nih.gov/41645658/>